Све друге индикације за трансфузију, када трансфузија крви има само споредну улогу, између осталих терапијских мера, су релативне.
запаљенске болести са тешком интоксикацијом, континуирано крварење, поремећаји коагулације,
смањење имуног статуса тела,
дуготрајни хронични упални процеси са смањеном регенерацијом и реактивношћу,
тровање неким отровима.
Приближан ниво анемије, при чему трансфузија крви постаје метода избора, сматра се смањењем хемоглобина испод 80 г / л.
Контраиндикације за трансфузију крви
Трансфузија крви је повезана са увођењем значајне количине продуката разградње протеина у организам, што доводи до повећања функционалног оптерећења на органе за детоксикацију и излучивање. Увођење додатног волумена течности у крвоток значајно повећава оптерећење кардиоваскуларног система. Трансфузија крви такође доводи до активације свих врста метаболизма у организму, што омогућава егзацербацију и стимулацију патолошких процеса (хроничних упалних болести, тумора, итд.).
Апсолутна контраиндикација за трансфузију крви је акутна кардиоваскуларна и кардиопулмонална инсуфицијенција, праћена плућним едемом, инфарктом миокарда.
Међутим, у присуству масивног губитка крви и трауматског шока, нема апсолутних контраиндикација за трансфузију, а крв треба трансфундирати.
Релативне контраиндикације су:
свежа тромбоза и емболија,
тешки поремећаји мождане циркулације,
миокардитис и миокардиосклероза са поремећајем циркулације-ИИб-ИИИ степена,
фаза ИИИ хипертензија,
тешки функционални поремећаји јетре и бубрега,
болести повезане са алергијом организма (бронхијална астма, поливалентна алергија),
акутна и дисеминирана туберкулоза,
реуматизам, посебно код реуматске пурпуре.
Уз присуство ових болести, трансфузији крви треба прибећи са великим опрезом.
Ерисипелас. Етиологија, патогенеза, клиника, лечење.
Ерисипелас (ерисипелас) - еризипела - (од пољског. Роза, слова. - ружа) - акутна заразна болест коју карактерише серозна или серозно-хеморагијска упала коже или слузокоже, грозница и интоксикација.
Етиологија и патогенеза
Узрочник еризипела је β-хемолитичка стрептокока групе А. Недавно су објављени и извештаји о могућности развоја болести под утицајем других микроорганизама. Међутим, ниска стопа сејања ових микроба из патолошког фокуса уводи одређене сумње у њихов етиолошки значај. Међутим, висока терапеутска ефикасност пеницилина и неких других антибиотика у лицу, као и друге околности указују на учешће стрептокока у етиологији болести.
По правилу, оштећена кожа је изложена инфекцији стрептококима. У неким случајевима болест се јавља без угрожавања интегритета коже. У свим случајевима, предуслов за појаву болести је присуство предиспозиције. Претпоставља се да се заснива на сензибилизацији одређених подручја коже на антигене стрептокока. Патогени ефекат стрептокока на лицу се манифестује локалним и општим променама у организму.Локални процес карактерише серозна или серозно-хеморагијска упала, праћена хиперемијом, отицањем и инфилтрацијом захваћене коже и поткожног ткива. Код тешке болести, патолошки процес може бити компликован гнојном инфилтрацијом везивног ткива, све до формирања апсцеса (флегмонални облик), као и некрозе ткива (гангренозни облик). Лимфатични (лимфангитис), артеријски (артеритис) и венски (флебитис) судови такође су укључени у патолошки процес. Оштећени лимфни судови изгледају натечени, проширени због накупљања серозног или хеморагичног ексудата у њима. У току лимфангитиса отицање поткожног ткива. Општи ефекат стрептококне инфекције код еризипела се манифестује грозницом, интоксикацијом и токсичним оштећењем унутрашњих органа. Стрептококи који се шире кроз лимфне и крвне судове под одређеним условима могу изазвати секундарне гнојне компликације.
Еризипеле су благо заразне и нису регистроване од стране санитарно-епидемиолошке службе као заразна болест.
Поремећаји лимфног и венског излива, трофички поремећаји имају одређени значај у етиопатогенези. С тим у вези, најчешће еризипелатозна упала настаје на доњим екстремитетима (на ногама). Постоје докази о индивидуалној генетски детерминисаној осетљивости на болест.
Упалне промене саме коже изазивају живу хиперемију, која се огледа у самом имену болести (ружа - ружичаста, светло црвена).
Индикације за трансфузију крви
Због чињенице да је крв посебан тип људског везивног ткива, трансфузија крви се препознаје као манипулација, еквивалент у природи са трансплантационом хирургијом донаторским органима болесној особи.
Апсолутна читања за трансфузију крви, те болести или стања у којима одбијање овог поступка значајно повећава ризик од смрти, док је замјена другим еквивалентним методом лијечења није могуће.
- Масовни губитак крви који се јавља у кратком временском периоду.
Карактеризира велику количину губитка крви смањењем више од 25% нормалног нивоа хемоглобина и црвених крвних зрнаца на 1 милион по литру.
Додатни подаци који у овој ситуацији указују на потребу за брзом трансфузијом, су показатељи горње границе крвног притиска (испод 80 мл живе), са повећаном срчаном фреквенцијом (више од 90 откуцаја у минути).
Израчунавање количине трансфузије крви врши се на нивоу губитка крви и може бити до 3 литре или више.
- Интраоперативни и пост-трауматски шок.
- Дугорочно постепено смањење индекса црвене крви на позадини поновљеног крварења, кахексије (губитка тежине) различитог порекла, хроничних упалних болести.
- Болест опекотина
- Планирана операција са процењеном великом количином губитка крви.
- Туморске болести коштане сржи и комплексне болести периферне крви које утичу на механизам коагулације.
Крвне групе - класификација по АБО систему
Успјешно, без високог ризика од фаталних компликација, трансфузија крви од здраве особе (донатора) потребитима (реципијенту) постала је могућа тек почетком 20. стољећа, када су крвне групе откривене помоћу АБО система.
Овај систем укључује одређивање присуства аглутиногена (антигена) А и Б садржаних у црвеним крвним зрнцима у крви, као и аглутинина (антитела) а и б, који су присутни у плазми (течном делу) људске крви.
На основу тога, АБО систем је подељен у четири групе:
- И - аб (0)
- ИИ-Аб (А)
- ИИИ-Ба (Б)
- ИВ-АБ (АБ)

Подела крви у ове групе омогућила је да се избегне ситуација у којој је трансфузија резултирала сусретом антигена А са антителом А или антигеном Б са антителом б, који је у телу пацијента изазвао лепљење црвених крвних ћелија донорске крви са каснијом смрћу пацијента.
Савремена тактика трансфузије крви искључује раније постојеће опције са могућношћу трансфузије крви по избору у једној групи и захтијевају строги идентитет од донора и примаоца путем АБО система.
Висок ризик од компликација током трансфузије укључује следеће пацијенте:
- Имао је неке патолошке реакције и компликације током трансфузије крви.
- Жене са историјом побачаја и мртворођене деце.
- Пацијенти са присуством малигних тумора у екстремним клиничким фазама.
Ови пацијенти захтевају посебну пажњу током трансфузије крви!
Трансфузија крви је могућа директним и индиректним методама:
- Директном методом крв се одмах трансфузија од донора пацијенту.
- Индиректна метода укључује трансфузију претходно прикупљене крви или њених компоненти у колекцију од донатора.
Крв се може убризгати у тело пацијента. интравенски и интраартеријски. У неким ситуацијама интраосусна инфузија (чешће - у крилу илиума здјелице).
Обавезно поновити трансфузију крви одређивање крвне групе пацијента и доноранакон чега слиједи реакција на индивидуалну компатибилност узетих узорака крви. У случају када, након мешања, дође до аглуцинације (губитак крвних угрушака), потребан је други донор.
Чак и када прелиминарни тестови не изазивају сумњу у компатибилност крви, инфузија се иницијално спроводи фракционално на 25-30 мл.
Поред директне и индиректне трансфузије крви, постоји обрнута трансфузија крви. У овом случају, пацијент се трансфундира сопственом крвљу, која се улива у телесну шупљину, без мешања са другим телесним течностима. Ово је могуће, на пример, када се повреди у грудима, са ванматеричном трудноћом.
Могуће опасности током трансфузије крви - узроци ризика трансфузије крви
Код трансфузије крви могуће компликације, како у процесу извођења манипулације, тако и након ње.
- Технички (кршење услова складиштења крви, прегревање пре уношења, повреда система за трансфузију итд.).
- Биолошки (нетачна процена резултата одређивања крвне групе и тестови на компатибилност са кршењем њихове технологије, алергија на конзервансе).
- Индивидуалне реакције организма (пост-трансфузијска реакција и шок, анафилаксија).
Поред тога, остаје значајан ризик од инфекције од донора са акутним и хроничним инфекцијама (укључујући хепатитис и ХИВ).
Трансфузије крви
Индикације за трансфузију крви и њене компоненте су два типа: апсолутни и релативни. Свака од њих ће се разматрати одвојено.
Апсолутне индикације трансфузије крви и њених компоненти - оне ситуације у којима је поступак једини начин да се третира патологија. То укључује следеће ситуације:

Релативне индикације трансфузије крви и њених компоненти - то су ситуације у којима се може радити без ове процедуре, јер је то помоћна метода лијечења. Оне укључују:
- Болести са гнојним формацијама и упалама. У таквој ситуацији, трансфузија крви се ради како би се нормализовала активност имуног система. Поступак се проводи неколико дана за редом. Истовремено, инфузија крви не прелази 100 мл са ретким изузецима.
- Анемија
- Болест опекотина Ако се таква болест појави у шок форми, пацијенту се прописује инфузија крви од 1 до 2 литре дневно. У случају да дође до тровања организма у том периоду, пацијенту се прописује 2 литре инфузије плазме дневно. За то се користи свежа замрзнута плазма. Ако се опекотина јави у септичној фази, пацијенту се прописује од 100 до 250 мл сваких 4 дана. Уз то, лекар може прописати трансфузију плазме.

Контраиндикације за трансфузију крви
Инфузија крви и њених компоненти додатно оптерећује кардиоваскуларни систем. Поред тога, овај поступак може довести до погоршања болести у хроничном облику. Да бисте спречили ову ситуацију, морате знати контраиндикације за трансфузију крви. Они су, као и сведочење, два типа - апсолутни и релативни.
Са апсолутним контраиндикацијама, трансфузија крви је строго забрањена. Оне укључују следеће патологије:
- кардиопулмонална инсуфицијенција у акутној форми, у којој постоји плућни едем,
- инфаркт миокарда.
Код релативних контраиндикација дозвољена је трансфузија крви и њених компоненти, ако постоји велики губитак крви или је пацијент у стању трауматског шока. Међутим, ако се такве ситуације не поштују, онда се поступак не може спровести.
Следеће патологије су релативне контраиндикације: 
- повреда мождане циркулације у тешком облику,
- неке патологије срца,
- туберкулоза,
- неке патологије јетре и бубрега,
- реуматизам,
- септички ендокардитис,
- свежа тромбоза и емболија.
Припрема пацијента за процедуру
Поступак трансфузије крви захтијева припрему. Прво морате знати Рх фактор пацијента. Поред тога, требало би да откријете његову крвну групу. Ово је потребно да би се изабрао погодан донор. У истој фази се спроводи проучавање целог организма ради откривања патологија и контраиндикација.
Када остане два дана пре процедуре, пацијент поново узима крв да сазна да ли има алергијске реакције.
Пре него што започнете саму процедуру, пацијент има празну бешику и црева. Да би то урадио, ставио је клистир. Пре трансфузије треба избегавати једење.
У овој фази, избор састава инфузије. То може бити сама крв, а њене компоненте - леукоцити или тромбоцити. Све зависи од тога за шта је процедура. Само лекар може да одреди састав. Дакле, код анемије, леукопеније и поремећаја згрушавања крви, компоненте крви су доказале своју ефикасност. Чак и мала количина ове композиције помоћи ће у рјешавању проблема.
Трансфузија крви и њених састојака помаже да се ослободимо озбиљних патологија, а понекад и спасимо живот. Међутим, да би се елиминисале све опасне последице, процедуру треба да обавља само професионалац након детаљног прегледа пацијента.
Правила за трансфузију крви
Многи људи не знају шта је трансфузија крви и како се та процедура дешава. Третман особе са овом методом почиње своју историју далеко у антици. Средњевековни лекари увелико су практиковали такву терапију, али не увек успешно. Трансфузиологија крви започиње своју модерну историју у 20. веку захваљујући брзом развоју медицине. Ово је олакшано идентификацијом људског Рх фактора.
Научници су развили технике за очување плазме, створили крвне замене. Широко коришћене компоненте крви за трансфузију су препознате у многим гранама медицине. Једна од области трансфузије је трансфузија плазме, њен принцип се заснива на увођењу свеже замрзнуте плазме у тело пацијента. Третман трансфузијом крви захтева одговоран приступ. Да би се избегле опасне последице, постоје правила за трансфузију крви:
1. Трансфузија крви треба да се одвија у асептичном окружењу.
2. Пре процедуре, без обзира на раније познате податке, лекар мора лично да спроведе следеће студије:
- одређивање чланства групе по систему АБ0,
- одређивање Рх фактора
- проверите да ли су донатор и прималац компатибилни.
3. Забрањено је користити материјал који није тестиран на АИДС, сифилис и серумски хепатитис.
4. Маса материјала узетог у исто време не сме прећи 500 мл. Лекар треба да га измери. Може се чувати на температури од 4-9 степени током 21 дана.
5. Процес новорођенчета се спроводи узимајући у обзир индивидуалну дозу.
Компатибилност крвних група за трансфузију
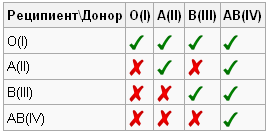
Основна правила за трансфузију укључују стриктне трансфузије крви у групама. Постоје посебне схеме и табеле комбиновања донатора и прималаца. Систем Рх (Рх) је подељен на позитиван и негативан. Особи са Рх + се може дати Рх-, али не обрнуто, иначе ће довести до лепљења црвених крвних зрнаца. Присуство АБ0 система је илустровано табелом:
На основу тога, могуће је одредити главне обрасце трансфузије крви. Особа која има О (И) групу је универзални донатор. Присуство АБ (ИВ) групе указује на то да је власник универзални прималац, може му се дати инфузија материјала из било које групе. Носиоци А (ИИ) могу бити трансфузионисани са О (И) и А (ИИ), а људи са Б (ИИИ) могу бити О (И) и Б (ИИИ).
Техника трансфузије крви
Уобичајени метод лечења различитих болести је индиректна трансфузија свеже замрзнуте крви, плазме, тромбоцита и црвених крвних зрнаца. Веома је важно да се поступак спроведе правилно, строго у складу са одобреним упутствима. Урадите такву трансфузију користећи специјалне системе са филтером, они су једнократни. Сва одговорност за здравље пацијента је одговорност лекара, а не медицинско особље. Алгоритам за трансфузију крви:
- Припрема пацијента за трансфузију крви подразумева узимање историје.Лекар открива од пацијента присуство хроничних болести и трудноћа (код жена). Узима потребне анализе, одређује групу АБ0 и Рх фактор.
- Лекар бира донаторски материјал. Макроскопска метода процењује је на погодност. Проверава системе АБ0 и Рх.
- Припремне мере. Низ тестова о компатибилности донаторског материјала и инструменталних и биолошких метода пацијента.
- Трансфузија Врећица са материјалом пре трансфузије мора остати на собној температури 30 минута. Поступак се изводи са једнократном асептичном капаљком брзином од 35-65 капи у минути. Приликом трансфузије, пацијент мора бити потпуно безбрижан.
- Доктор попуњава протокол за трансфузију крви и даје инструкције медицинским сестрама.
- Реципијент се посматра током целог дана, посебно у прва 3 сата.

Трансфузија крви из вене у стражњицу
Аутохемотрансфузиона терапија је скраћено аутохемотерапија, трансфузија крви из вене у стражњицу. То је третман веллнесс третмана. Главни услов је убризгавање сопственог венског материјала, који се изводи у глутеусном мишићу. Буттоцк би се требао загријати након сваке ињекције. Курс је 10-12 дана, током којих се запремина убризганог крвног материјала повећава са 2 мл на 10 мл по ињекцији. Аутохемотерапија је добар метод имунолошке и метаболичке корекције вашег тела.
Директна трансфузија крви
Модерна медицина користи директну трансфузију крви (директно у вену од донора до примаоца) у ретким хитним случајевима. Предности таквог метода су да изворни материјал задржава сва своја својствена својства, а недостатак је сложен хардвер. Трансфузија овом методом може изазвати развој емболије вена и артерија. Индикације за трансфузију крви: кршење система коагулације са неуспехом друге врсте терапије.
Трансфузија крви - ефекти
Ефекти трансфузија крви могу бити и позитивни и негативни. Позитивно: брзо опоравак тела након интоксикације, повишен хемоглобин, лек за многе болести (анемија, тровање). Негативни ефекти могу настати као резултат кршења техника трансфузије крви (емболични шок). Трансфузија може проузроковати манифестацију знакова болести код пацијента, који су својствени донатору.
Видео: станица за трансфузију крви
Данас ћу вам рећи о технологији трансфузије крви. Шема ће бити приближна, вероватно ће се неке ствари променити за неколико година. Али тешко у правцу поједностављења.
- Имунитет, антигени, антитела и ХИВ инфекција - детаљне информације о антигенима и антителима.
- Фазе дијагнозе ХИВ инфекције (АИДС) - како провјерити сигурност дониране крви.
Да би се смањио ризик од инфекције, скоро да нема крви која се трансфундира, и само његове компоненте . Заиста, потребна је маса еритроцита (еритроцита), а другима је потребна свежа замрзнута плазма, трећа потреба за албумином (главни крвни протеини), итд. У пуној крви има много ћелијских и серумских антигена који могу изазвати озбиљне реакције током трансфузије крви. Зато су се сада пребацили на компоненте и производе од крви. Трансфузија црвених крвних зрнаца врши се према истим правилима као и трансфузија цијеле крви, дакле, по термину крв И ће и даље значити точно маса еритроцита .
Да ли је увек потребно трансфузију крви?
Не На пример, амбулантна кола никада не трансфузију крв. Зашто? Са губитком крви човек умире не због недостатка црвених крвних зрнаца, него изнад свега услед пустошења крвотока . У научном смислу, због великог пада БЦЦ (циркулишућег волумена крви). Сва крв се састоји из 2 дела: кружи (око 60%) и депонован (40%, у слезини, јетри, коштаној сржи, плућима итд.).Са малим губитком крви (до 20% укупне крви), крв се једноставно редистрибуира, а крвни притисак се не смањује. Донатори крви донирају око 400-500 мл крви, што је око 10% укупне крви и безопасно је.
ОК мужјак 130-170 г / л хемоглобина , жена - 120-160 г / л. Код пацијената са анемијом, ниво хемоглобина опада 60-70 г / л али су се прилагодили и живе, иако пате од кратког даха и не могу да раде. Прва помоћ за губитак крви - пуњење губитка крви интравенском течношћу . Да бисте то урадили, амбулантна кола инфузија (понекад у неколико вена у исто време) различита раствора (физиолошка отопина, полиглуцин, реополиглуцин), а тек тада у болници, ако је потребно, трансфузију масе еритроцита. Ако је пацијент имао хемоглобин увек 160 г / л, а сада је нагло пао на 80-90 г / л, онда ће примити масу еритроцита, јер неприлагођено тело је тешко брзо прилагодити ниским нивоима хемоглобина.
Шта се дешава ако су некомпатибилне трансфузије крви
Када се неспојиве трансфузије крви, црвене крвне ћелије држе заједно. Ево неколико слика:
Лепљење (аглутинација) еритроцита .
Лепљење еритроцита је уочено током реакције антигена А и анти-А антитела.
Ово је дефиниција крвне групе за моноклонска антитела (анти-А, анти-Б).
Шематско мапирање хемаглутинације .
Хоризонтално - црвених крвних зрнаца крвне групе (ИВ, И, ИИИ, ИИ).
Вертикално - серум крвне групе: ИИ, ИИИ, И, ИВ.
На раскрсници - резултате (везивање или не).
Врсте трансфузија крви
Постоји неколико метода трансфузије крви:
Користите неколико путева администрације:
- у венама - најчешћи начин
- у аорти,
- у артерију
- у коштану срж.
Најчешће се примењује индиректна метода. Данас се цела крв користи изузетно ретко, углавном њене компоненте: свеже замрзнута плазма, суспензија еритроцита, маса еритроцита и леукоцита и концентрат тромбоцита. У овом случају, за увођење биоматеријала, користи се систем за трансфузију крви за једнократну употребу, на који је повезан контејнер или бочица трансфузионог медијума.
Ретко се користи директна трансфузија - директно од донора пацијенту. Овај тип трансфузије крви има бројне индикације, међу којима су:
- продужено крварење код хемофилије које се не може лечити,
- недостатак ефекта посредне трансфузије у шоку од 3 степена са губитком крви од 30-50% крви,
- поремећаји у хемостатском систему.
Ова процедура се изводи помоћу апарата и шприца. Донатор је прегледан на станици за трансфузију. Непосредно пре процедуре одредите групу и Рх оба учесника. Спроводе се индивидуални тестови компатибилности и биотестови. Приликом директне трансфузије користи се до 40 шприцева (20 мл). Хемотрансфузија се одвија према овој шеми: медицинска сестра узима крв из вене од донора и шприцу шаље лекару. Док уноси материјал пацијенту, сестра преузима следећу серију и тако даље. Да би се спречила коагулација, у прва три шприце додаје се натријум цитрат.
Размена трансфузија се користи у случајевима тровања, акутног затајења бубрега. У овом случају, крв се делимично или потпуно уклања из кревета пацијента и истовремено надокнађује исту запремину.
Код аутохемотрансфузија, пацијенту се преноси сопствени материјал, који се узима током операције непосредно пре захвата или унапред. Предности ове методе су одсуство компликација током трансфузије крви. Главне индикације за аутотрансфузију су немогућност избора донора, ријетке групе, ризика од тешких компликација. Постоје и контраиндикације - последње фазе малигних патологија, тешке болести бубрега и јетре, упални процеси.
Где добијате материјал?
Припрема, сепарација у састојке, конзервирање и припрема препарата врши се у посебним одјељењима и на станицама за трансфузију крви.Постоји неколико извора крви, укључујући:
- Донатор Ово је најважнији извор биоматеријала. Они могу бити свака здрава особа на добровољној основи. Донатори су подвргнути обавезном тестирању, које је тестирано на хепатитис, сифилис, ХИВ.
- Дупликат крви. Најчешће се добија из плаценте, односно сакупља се од мајки одмах након порода и повезивањем пупчане врпце. Скупља се у одвојеним судовима у којима постоји конзерванс. Из ње се припремају препарати: тромбин, протеин, фибриноген итд. Једна плацента може дати око 200 мл.
- Цававер блоод. Узми од здравих људи који су изненада умрли у несрећи. Узрок смрти може бити струјни удар, затворене повреде, крварења у мозгу, срчани удар и још много тога. Крв се узима најкасније шест сати након смрти. Крв која тече самостално сакупља се у посуду, придржавајући се свих правила асепсе, и користи се за припрему препарата. Тако можете добити до 4 литре. На станицама гдје пролази радни комад, провјерава се група, Рх, и присутност инфекција.
- Прималац. Ово је веома важан извор. Пацијент уочи операције узима крв, чува је и трансфузионира. Дозвољена је употреба крви која се улила у абдоминалну или плеуралну шупљину током болести или повреде. У овом случају, могуће је не провјеравати његову компатибилност, ријетко се јављају различите реакције и компликације, мање је опасно препунити га.
Конзервирана крв
За набавку користите посебна решења, која укључују сам конзерванс (на пример, сахароза, декстроза, итд.), Стабилизатор (обично натријум цитрат), који спречава и везује јоне калцијума, антибиотике. Раствор за конзервирање је у крви у односу 1 до 4. У зависности од врсте конзерванса, предформа се може чувати до 36 дана. За различите индикације користите материјал различитог рока трајања. На пример, код акутног губитка крви користи се медијум кратког рока трајања (3-5 дана).

Медији за трансфузију су у затвореним посудама.
Суштина методе
Пошто је трансфузија крви у суштини трансплантација неког другог биоматеријала, а готово је немогуће одабрати потпуно идентичну крв која се потпуно поклапа са свим антигенским системима, тренутно се цела крв користи изузетно ретко.
Да би се спречиле компликације и одбацивање, донорска крв се често дели на компоненте (маса плазме и еритроцита). Биоматеријали добијени од донора се унапред шаљу у карантинско складиште, где се подвргавају обради на ниским температурама.

Крв се може чувати у фрижидеру до 20 дана, у том периоду се не троше корисна својства. Али важно је запамтити да црвене крвне ћелије не могу издржати смрзавање, јер доводе до нарушавања интегритета њихове мембране.
Главни задаци крви која је ушла у тело пацијента су:
- хемостатиц фунцтион
- замена
- дисинтоксикација,
- храњив,
- стимулативно.
Трансфузију крви треба извршити веома пажљиво, строго поштујући трансфузијску технику и тек након проведене анализе компатибилности. Свака непромишљена одлука може довести до озбиљних компликација, укључујући и смрт пацијента.
Поступак се често додјељује. Апсолутне индикације за трансфузију укључују:

- Губитак велике количине крви, што може довести до анемије и смрти. Ако је пацијент изгубио више од 30% те течности, ниво хемоглобина се смањује, а крвни притисак пада, потребно је да се изгубљени биоматеријал што прије врати.
- Операција, праћена губитком меких ткива.
- Незаустављиво крварење.
- Тешка анемија.
- Шок пацијента узрокован повредом.
Релативне индикације за процедуру - ситуације у којима је трансфузија помоћна метода:
- Хемолитички поремећаји.
- Присуство болести које укључују гнојне неоплазме и унутрашње упале.
- Интоксикација тела хемикалијама.
- Запали меко ткиво (посебно теже).
- Преоперативни период.
- Повреда унутрашњих органа.
- ДИЦ синдром. То захтева трансфузију плазме.
- Дуготрајно лијечење индиректним антикоагулансима.
- Недостатак одређених компоненти у сопственој крви.
Код релативних индикација у 50% случајева није прописана трансфузија крви, већ увођење неких њених компоненти у зависности од облика патологије.
Врсте трансфузије крви
Лекари класификују трансфузије према два критеријума: начину примене и начину примене.
Разликују се ове врсте трансфузија крви:

- Индирецт. Упознавање пацијента са одређеним компонентама донорске крви: плазма, еритроцита или леукоцитне масе.
- Дирецт. Биоматеријал долази директно од донатора до примаоца. Поступак се изводи шприцом и употребом посебног апарата.
- Екцханге Најчешће се прописује за затајење бубрега, шок трансфузије крви. Одређена количина биоматеријала је повучена из пацијента и замењена је донатором у истој запремини.
- Аутохемотрансфусион. Трансфузија сопствене крви пацијента, чија је ограда извршена неколико сати пре операције.
Према начинима примене, разликују се следеће методе трансфузије:
- у вену (најчешћа техника),
- у аорти,
- у коштаној сржи,
- у артерију.
Провођење тестова
Пре инфузије донорске крви или биоматеријала узетих из контејнера, лекар је дужан да спроведе контролне тестове. Поштовање овог правила је обавезно.

- Тест за Рх фактор. Ако се након мешања донора и примаоца биоматеријал јави реакција аглутинације, трансфузија се не може извршити.
- Тестирајте индивидуалну компатибилност. Венска крв пацијента се помеша са натријум цитратом, након чега се додаје биоматеријал донора. У случају аглутинације, поступак се не може обавити.
- Биолошки узорак. На почетку трансфузије, уношење течности је фракционисано. Ако пацијент не осећа нелагоду и нелагодност, поступак се може наставити. Ако осјетите бол у лумбалном подручју и зимицу, морате одмах зауставити догађај.
Трансфузија код одраслих
Алгоритам поступака током процедуре је увек исти. Када се компатибилност потврди, можете наставити са самим процесом.

Пре операције потребно је уклонити посуду са донаторским биоматеријалом и држати је на собној температури 40 минута (ако постоје одређене индикације, контејнер се мора загрејати на 37 степени).
За увођење биоматеријала увек се користи једнократни систем за трансфузију, опремљен специјалним филтером. Брзина увођења донаторског биоматеријала је 40-60 капи у секунди.
Током процеса, лекар мора да прати стање пацијента и одмах прекине поступак у случају нелагодности или погоршања. Крв из контејнера не може се у потпуности трансфундирати, мала количина биоматеријала мора остати у клиници и чувати се 2 дана (тако да је, ако је потребно, могуће извршити потребне тестове).
Трансфузија код деце
Како крв трансфузија беба? Поступак трансфузије се изводи на исти начин. Операција се спроводи само ако постоје директни докази, јер је организам дјеце рањивији и може почети одбацивати ванземаљски биоматеријал.
Карактеристично је то што се крв трансфундира дјеци, а не користи се биолошки материјал рођака, јер се у тим случајевима повећава вјероватноћа инфекције.
Могуће компликације
Када дође до трансфузије крви долази до низа негативних посљедица.У већини случајева, они су узроковани некомпатибилношћу крвних компоненти и грешкама медицинског особља (неадекватно складиштење, кршење правила током операције).
Најчешће компликације су:
- грозница и зимица,
- цијаноза
- респираторна инсуфицијенција и гушење,
- оштар скок крвног притиска
- тахикардија и аритмија,
- инфаркт плућа
- појаву акутног затајења бубрега.
Да би се спречиле такве компликације, током трансфузије, пацијента треба да надгледа лекар, који бележи све промене у свом стању. Пожељно је да сам поступак спроводи квалификовани медицински стручњак са великим искуством.
Пре обављања трансфузије, неопходно је не само провести вишеструке тестове за компатибилност и одредити индикације, већ и процијенити све предности и мане поступка. Важно је схватити да трансфузија крви не само да може обновити здравље пацијента, већ и погоршати ситуацију до смрти.
Историја трансфузије крви
Трансфузија крви (трансфузија крви) је медицинска технологија која се састоји од давања крви у вену особе или њених појединачних компоненти узетих од донора или од пацијента, као и крви која је продрла у телесну шупљину као резултат повреде или операције.
У давна времена, људи су приметили да када се изгуби велика количина крви, особа умре. То је створило идеју крви као носиоца живота. У таквим ситуацијама пацијенту је дато да пије свјежу крв животиње или особе. Први покушаји трансфузије крви са животиња на људе почели су да се примењују у 17. веку, али су сви завршили пропадањем и смрћу. Године 1848. у Руском царству је објављена расправа о трансфузији крви. Међутим, свуда се трансфузија крви почела примењивати тек у првој половини 20. века, када су научници открили да се крв људи разликује по групама. Откривена су правила њихове компатибилности, развијене су супстанце које инхибирају хемокагулацију (згрушавање крви) и омогућавају да се дуго складишти. Године 1926. у Москви, под вођством Александра Богданова, отворен је први у свету Институт за трансфузију крви (данас Хематолошки истраживачки центар у Росздраву).
Године 1932. Антонин Филатов и Николај Карташевски су по први пут доказали могућност трансфузије не само целе крви, већ и њених компоненти, посебно плазме, развијене су методе чувања плазме лиофилизацијом. Касније су створили и прве замене за крв.
Дуго времена, крв донора се сматрала универзалним и сигурним средством трансфузијске терапије. Као резултат, утврђено је да је трансфузија крви једноставна процедура и да има широк спектар примена. Међутим, широко распрострањена трансфузија крви довела је до појаве великог броја патологија, чији су узроци разјашњени развојем имунологије.
Већина главних вјерских деноминација није говорила против трансфузије крви, али вјерска организација Јеховини свједоци категорички негира прихватљивост ове процедуре, будући да присташе ове организације сматрају крв крвни суд душе који се не може пренијети на другу особу.
Данас се трансфузија крви сматра изузетно важном процедуром за пресађивање ткива организма са свим проблемима који настају - вероватноћом одбацивања ћелија и компоненти крвне плазме и развојем специфичних патологија, укључујући и реакцију некомпатибилности ткива. Главни узроци компликација проузрокованих трансфузијом крви су функционално недовољне компоненте крви, као и имуноглобулини и имуногени. Код инфузије сопствене крви такве компликације се не дешавају.
Да би се смањио ризик од таквих компликација, као и вероватноћа заразе вирусним и другим болестима, у модерној медицини се верује да нема потребе за инфузијом пуне крви.Уместо тога, прималац се трансфузијом специфично пропушта компоненте крви, у зависности од болести. Усвојен је и принцип да прималац треба да прима крв од минималног броја донатора (идеално од једног). Савремени медицински сепаратори омогућавају да се из крви једног донора добију различите фракције, које омогућавају да се врши високо циљани третман.
Врсте трансфузија крви
У клиничкој пракси најчешће се захтева инфузија суспензије еритроцита, свеже замрзнуте плазме, концентрације леукоцита или броја тромбоцита. Трансфузија суспензије еритроцита је неопходна за анемију. Може се користити у комбинацији са супститутима и препаратима у плазми. Са инфузијом црвених крвних зрнаца компликације су изузетно ретке.
Трансфузија плазме је неопходна у случају критичног смањења волумена крви у случају тешког губитка крви (посебно током порода), озбиљних опекотина, сепсе, хемофилије, итд. Међутим, ефекат корекције волумена крви након инфузије плазме је кратак. У овом случају, албумини и супститути плазме су ефикаснији.
Инфузија тромбоцита је неопходна за губитак крви услед тромбоцитопеније. Маса леукоцита је тражена за проблеме са синтезом сопствених леукоцита. По правилу, крв или њене фракције се уносе пацијенту кроз вену. У неким случајевима може бити потребно увођење крви кроз артерију, аорту или кост.
Метода инфузије пуне крви без замрзавања назива се директна. Пошто ово не омогућава филтрацију крви, вероватноћа настајања малих крвних угрушака у систему за трансфузију крви расте у крвоток пацијента. То може изазвати акутну блокаду грана мале плућне артерије са крвним угрушцима. Размена хемотрансфузије је делимично или потпуно уклањање крви из крвотока пацијента, док се истовремено замењује одговарајућом количином крви донора - практикује се за уклањање токсичних супстанци (са интоксикацијом, укључујући ендогену), посттрансфузиони шок, акутна токсикоза, акутна бубрежна дисфункција). Терапијски плазмафереза је једна од најчешће коришћених метода трансфузије крви. Истовремено, истовремено са уклањањем плазме, маса еритроцита, свеже замрзнута плазма и неопходни плазма супституенти се преносе у одговарајућој запремини. Користећи плазмаферезу, токсини се уклањају из тела, уносе се компоненте које недостају, а чисте се јетра, бубрези и слезина.
Трансфузија крви
Данас се течности за замену крви користе чешће од крви и њених компоненти. Ризик инфекције људи вирусом имунодефицијенције, трепонемом, вирусним хепатитисом и другим микроорганизмима који се преносе трансфузијом целе крви или њених компоненти, као и опасност од компликација које се често јављају након трансфузије крви, чине трансфузију крви прилично опасном процедуром. Поред тога, економски, употреба крвних супститута или плазма супституената у већини ситуација је профитабилнија од трансфузије крви донора и њених деривата.
Савремена средства за замену крви обављају следеће задатке :
- попунити недостатак крви,
- регулација крвног притиска, смањена због губитка крви или шока,
- чишћење тела од отрова током интоксикације,
- исхрана организма азотним, масним и сахаридним микронутријентима,
- исхрана ћелија тела кисеоником.
Функционалне особине течности које замјењују крв су подијељене у 6 типова. :
- хемодинамски (анти-шок) - за корекцију поремећаја циркулације крви кроз крвне судове и капиларе,
- детоксикација - за чишћење тела током тровања, опекотина, јонизујућих лезија,
- крвне замене које хране тело важним микронутријентима,
- коректори воде и електролита и киселинско-базне равнотеже,
- хемокоректори - транспорт гаса,
- комплексних крвних раствора са широким спектром деловања.
Крвни супституенти и супститути плазме треба да имају неке обавезне карактеристике. :
- вискозност и осмоларност крвних супстанци треба да буду идентичне крвним,
- морају у потпуности напустити тијело без штетног дјеловања на органе и ткива,
- раствори који замењују крв не би требало да изазову производњу имуноглобулина и изазову алергијске реакције током секундарних инфузија,
- крвни супститути морају бити нетоксични и имати рок трајања од најмање 24 месеца.
О предностима донације
Према статистикама Свјетске здравствене организације, сваки трећи становник планете најмање једном у животу треба трансфузију крви. Чак и особа са добрим здрављем и сигурним подручјем активности није имуна од повреда или болести, у којима ће му требати крв донатора.
Хемотрансфузија целе крви или њених компоненти врши се код особа у критичном здрављу. По правилу, прописује се када тело не може самостално попунити количину изгубљене крви због крварења услед повреда, хируршких интервенција, тешких порођаја, тешких опекотина. Особе које пате од леукемије или малигних тумора редовно требају трансфузију крви.
Крв донатора је увек тражена, али, нажалост, током времена, број донатора у Руској Федерацији стално опада, а крв је увек у недостатку. Доступна крв у многим болницама износи само 30-50% од потребне количине. У таквим ситуацијама, лекари морају донијети страшну одлуку - који од пацијената ће живјети данас, а ко не. Прво и најважније, у ризику су они којима је потребна крв донатора током живота - они који пате од хемофилије.
Хемофилија је наследна болест коју карактерише неподношљивост крви. Ова болест погађа само мушкарце, док су жене носиоци. При најмањој рани јављају се болне хематоме, крварења настају у бубрезима, дигестивном тракту и зглобовима. Без правилне неге и адекватне терапије, до 7-8 година, дечак, по правилу, пати од хромости. Типично, одрасли са хемофилијом су онеспособљени. Многи од њих не могу ходати без штака или инвалидских колица. Ствари које здрави људи не придају важности, као што су извлачење зуба или мали рез, изузетно су опасни за пацијенте са хемофилијом. Свим људима који пате од ове болести потребна је редовна трансфузија крви. Обично се преливају са препаратима направљеним из плазме. Правовремена трансфузија може спасити зглоб или спријечити друге озбиљне поремећаје. Ови људи дугују своје животе многим донаторима који су са њима поделили крв. Обично они не знају своје донаторе, али им се увијек захваљују.
Ако дете има леукемију или апластичну анемију, не треба му само новац за лекове, већ и донацију крви. Које год лекове узима, дете ће умрети ако се не трансфузира на време. Трансфузија крви је једна од неопходних процедура за болести крви, без којих пацијент умире у року од 50-100 дана. Код апластичне анемије, хематопоетски орган је коштана срж која престаје да производи све компоненте крви. То су црвене крвне ћелије које снабдевају ћелије тела кисеоником и хранљивим материјама, тромбоцитима који заустављају крварење, и белим крвним зрнцима који штите тело од микроорганизама - бактерија, вируса и гљивица.Код акутног недостатка ових компоненти, особа умире од крварења и инфекција које не представљају опасност за здраве људе. Лечење ове болести лежи у мерама које присиљавају коштану срж да настави производњу крвних компоненти. Али док се болест не излечи, детету су потребне константне трансфузије крви. Код леукемије, током периода акутне прогресије болести, коштана срж производи само дефектне компоненте крви. Након 15-25 дана хемотерапије, коштана срж није у стању да синтетише крвне ћелије, а пацијенту су потребне редовне трансфузије. Некима је то потребно сваких 5-7 дана, неки сваки дан.
Користи од донатора
Не можете спасити животе људима, вођени финансијском добити. Крв је неопходна да би се спасили животи озбиљно болесних пацијената, а међу њима је много деце. Ужасно је замислити шта се може догодити ако се крв од заражене особе или наркомана трансфундира. У Руској Федерацији, крв се не сматра робом. Новац који се даје донаторима на трансфузијским станицама сматра се надокнадом за ручак. У зависности од количине повучене крви, донатори добијају од 190 до 450 рубаља.
Донатор, од кога је крв повучена у укупној запремини једнакој две или више максималних доза, има право на одређене бенефиције. :
- за шест мјесеци, студенти образовних установа - повећање стипендије од 25%,
- за једну годину - накнада за било коју болест у висини пуне зараде, без обзира на дужину радног стажа,
- у року од 1 године - бесплатан третман у јавним клиникама и болницама,
- у року од једне године - додељивање повлашћених бонова санаторијумима и одмаралиштима.
На дан прикупљања крви, као и на дан медицинског прегледа, донатор има право на плаћени слободан дан.
Елена, 24 года, Москва
Дуго сам патила од акни - тада су се излиле мале акне, а онда неколико пута се спустио велики чир.
Повремено се консултовала са дерматологом, али није нудила ништа осим борне киселине и цинкове масти. И од њих нема смисла.
Када сам стигао до другог дерматолога - она је одмах питала да ли сам урадила трансфузију крви. Наравно, био сам изненађен. Написала је упутницу и увјерила се да ће јој помоћи.
Тако сам почео да тражим трансфузију крви из вене у задњицу. Курс се састојао од 10 процедура. Крв се узима из вене, а затим се одмах убризгава у задњицу. Сваки пут се количина крви мења - прво се повећава, а затим смањује.
Генерално, ова процедура је била потпуно неефикасна, резултат је нула. На крају сам се обратио амбуланти у Козхвену, гдје су ме спасили од акни - прописали су Дифферин маст и тинктуру посебног рецепта коју су радили у апотеци. За само 40-50 дана, јегуље су потпуно нестале.
Истина, касније су се поново вратили - након рођења цијело лице је било прекривено чиревима. Отишао сам код истог дерматолога - поново ми је одредила трансфузију из вене у задњицу. Одлучио сам да кренем - можда ће бити резултат. На крају, зажалио сам - и не знамо како да направимо ињекције исправно! Све вене и задњицу - у хематомима, страшно гледати. И ефекат није опет чекао. У принципу, дошао сам до закључка да таква терапија уопште не помаже код акни, иако многи тврде да је само она ефикасна. Као резултат тога, ослободила се акни - користећи пилинг и лосион.
Нећу савјетовати такву трансфузију, није ми донио никакву корист. Иако знам неколико људи који су се ослободили још ужаснијих чирева, само због трансфузије. Укратко, случај је индивидуалан.
Ирина, 38 лет, Иарославл
Прије 15 година мој муж је имао чиреве на лицу, и почео да гнојни. Покушали су различите масти и лекове - нема резултата. Дерматолог је саветовао процедуру за трансфузију крви из вене у задњицу. Моја сестра је медицинска сестра, па смо одлучили да обавимо овај посао код куће.Почели смо са 1 мл, после једног дана - 2 мл, и тако даље, до 10, а затим назад на један. Поступак је обављан сваких 2 дана - само 19 пута. Нисам покушао сам, али је мој муж рекао да је то прилично болно. Иако може бити психолошки, он уопште не воли ињекције, много мање трансфузија. У петој процедури, нова чирева престају скакати. А они који су већ били, почели су брзо нестајати. До краја курса, све ране су зацељене. Истовремено, имунитет њеног мужа је ојачан.
Моја млађа сестра се такође ослободила акни - помогла је.
Крвне компоненте
Данас се цела крв практично не користи због могућих реакција и компликација које су повезане са бројним антигенским факторима који су у њему. Трансфузије компоненти обезбеђују већи терапеутски ефекат, јер делују намерно. Маса еритроцита се трансфундира са крварењем, са анемијом. Тромбоцити - са тромбоцитопенијом. Леукоцити - са имунодефицијенцијом, леукопенијом. Плазма, протеин, албумин - са ослабљеном хемостазом, хиподиспротеинемија. Важна предност трансфузије компоненти је ефикаснији третман уз ниже трошкове. Када трансфузија крви користи следеће компоненте крви:
- суспензија еритроцита - конзерванс са масом еритроцита (1: 1),
- маса еритроцита - 65% плазме се уклања центрифугирањем или таложењем пуне крви,
- замрзнути еритроцити, добијени центрифугирањем и прањем крви са растворима како би се из њега уклонили протеини плазме, леукоцити, тромбоцити,
- маса леукоцита добијена центрифугирањем и таложењем (је медијум који се састоји од белих ћелија у високој концентрацији са додатком тромбоцита, еритроцита и плазме),
- маса тромбоцита добијена благим центрифугирањем из крви из конзерви која је ускладиштена не дуже од једног дана, употребом свеже припремљене масе,
- течна плазма - садржи биоактивне компоненте и протеине, добијене центрифугирањем и таложењем, које се користе унутар 2-3 сата након припреме,
- сува плазма - добијена вакуумом из смрзнуте,
- албумин - добијен одвајањем плазме од фракција, ослобођених у растворима различитих концентрација (5%, 10%, 20%),
- протеин - састоји се од 75% албумина и 25% алфа и бета глобулина.
Пре процедуре, обавезно спроведите тестове компатибилности донора и примаоца крви
Како потрошити?
Када лекар трансфузије крви мора да се придржава специфичног алгоритма, који се састоји од следећих тачака:
- Дефиниција индикација, идентификација контраиндикација. Поред тога, доктор сазнаје од примаоца, да ли зна коју групу има и Рх фактор, да ли је у прошлости било трансфузија крви и да ли је било компликација. Жене добијају информације о постојећим трудноћама и њиховим компликацијама (нпр. Резус-сукоб).
- Дефиниција групе и Рх пацијента.
- Изаберите коју крв је прикладна за групу и Рхесус, и одредите њену прикладност, за коју направите макроскопску процену. Спроводи се на следећим тачкама: тачност, непропусност паковања, рок трајања, спољна усклађеност. Крв треба да има три слоја: горњи жути (плазма), средње сиви (леукоцити), нижи црвени (еритроцити). У плазми не могу бити љускица, угрушака, филмова, она би требала бити само прозирна и не црвена.
- Проверите крвни систем донора АБ0 из боце.
- Узорци се обавезно изводе током трансфузије крви ради индивидуалне компатибилности у групама на температурама од 15 ° Ц до 25 ° Ц. Како и зашто? Да би се то урадило, велики пад серума пацијента и мале донорске крви стављају се на белу површину и мешају. Евалуација се врши за пет минута. Ако није дошло до лепљења еритроцита, то значи да је компатибилно, ако је дошло до аглутинације, то значи да је немогуће трансфузирати.
- Тестови компатибилности са Рх. Ова процедура се може извести на различите начине.У пракси, најчешће се прави узорак са 33% полиглуцина. Извршите центрифугирање пет минута у специјалној епрувети, без загревања. На дну епрувете испуштају се две капи пацијентовог серума и кап крви донора и раствор полиглуцина. Нагните цијев и ротирајте око оси тако да се смјеса распореди по зидовима у равномјерном слоју. Ротација траје пет минута, затим се додају 3 мл сланог раствора и меша, не тресући, али нагињући контејнер у хоризонтални положај. Ако је дошло до аглутинације, онда трансфузија није могућа.
- Провођење биолошких узорака. У ту сврху, 10-15 мл донорске крви се даје кап по кап примаоцу и његово стање се прати три минута. Тако и три пута. Ако се пацијент након таквог теста осјећа добро, започните трансфузију. Појава симптома код примаоца, као што су кратак дах, тахикардија, црвенило, грозница, зимица, бол у абдомену и доњем делу леђа, указује да је крв неспојива. Поред класичног биотеста, постоји тест за хемолизу или тест Бактера. У овом случају, 30-45 мл донорске крви се убризгава у пацијента, након неколико минута добија се пацијент, који се затим центрифугира и процењује његова боја. Нормална боја означава компатибилност, црвену или ружичасту - немогућност трансфузије.
- Трансфузија се врши методом капања. Пре процедуре, флаша са донорском крвљу мора да се чува на собној температури 40 минута, у неким случајевима се загрева до 37 ° Ц. Користи се систем за трансфузију за једнократну употребу опремљен филтером. Трансфузија се изводи брзином од 40-60 капи / мин. Пацијенти се стално прате. У посуду оставити 15 мл медија и оставити два дана у фрижидеру. Ово се ради у случају да је потребна анализа у вези са компликацијама које су се појавиле.
- Попуњавање историје случаја. Лекар је обавезан да региструје групу, резус пацијента и донора, податке из сваке бочице: њен број, датум припреме, име донора и његове групе и Рх фактор. Резултат биолошког теста је сигурно унесен и уочено је присуство компликација. На крају наведите име доктора и датум трансфузије, ставите потпис.
- Посматрање примаоца након трансфузије. Након трансфузије, пацијент мора посматрати мировање два сата и бити под надзором медицинског особља 24 сата. Посебна пажња се посвећује његовом благостању у прва три сата након захвата. Мјери се његова температура, притисак и пулс, оцјењују се притужбе и промјене у здравственом стању, оцјењују уринирање и боја урина. Дан након захвата врши се генерална анализа крви и урина.
Закључак
Хемотрансфузија је веома важна процедура. Да би се избегле компликације, неопходна је пажљива припрема. Постоје одређени ризици, упркос научним и техничким достигнућима. Лекар се мора строго придржавати правила и схема трансфузије и пажљиво пратити статус примаоца.
тешка операција са великим оштећењем ткива и крварењем.
""


