• Рани пубертет (до 12 година).
• Рани почетак сексуалне активности (испод 18 година).
• Рођени до 20 година и након 40 година.
• Рана менопауза (до 45 година).
• Чести абортуси у историји.
• Честа промена сексуалних партнера.
• Присуство хуманог папилома вируса или херпес инфекције.
• Недостатак сексуалне хигијене.
Хемијска теорија карциногенезе.Хемикалија утиче на језгро ћелије, сперма садржи карциногене (хистон, протамин). Директно пушење и рак грлића материце.
Водеће место у етиопатогенези рака грлића материце има теорија вируса. Примарни значај је везан за инфекцију хуманим папилома вирусом и херпес симплекс вирусом 2. серотипа.
Наследна теорија. Особа садржи специфичне потенцијалне онкогене (прото-онкогене). Онкогени су дискретни материјални генетски елементи у структури ДНК ћелије.
Свеобухватни план истраживања патологије грлића материце:
2) Општи и гинеколошки преглед.
3) Цитолошки преглед.
У зависности од цитолошке слике, разликују се цитограми:
1. Без одступања од норме.
2. Псеудоерозија, полип, леукоплакија, запаљење.
3. Дисплазија, њен степен.
4. Сумња на рак.
Поред 1, приказано је: 4) колпоскопија и циљана биопсија са 5) хистолошким прегледом, са екстензивним цервикалним лезијама, врши се електроконизација.
7) Скрининг за СПИ (кламидија, бактеријска вагиноза, ХСВ и ЦМВ),
8) Испитивање хормонске активности јајника,
Онемогући адБлоцк!
и освежите страницу (Ф5)
врло неопходно
Епидемиологи
Рак ендометрија је уобичајена малигна неоплазма. У структури онколошких болести код жена је на другом мјесту. То је четврти најчешћи тип рака, након рака дојке, плућа и дебелог црева. Рак материце се углавном јавља код постменопаузалних болесника са крварењем током овог периода живота, откривен је у 10% случајева. Дијагностичке грешке код жена у овом узрасту су последица погрешне процене крварења, које се често објашњавају менопаузном дисфункцијом.
Фактори ризика
У ризичну групу спадају жене са високом вероватноћом малигног тумора у присуству одређених болести и стања (фактори ризика). Ризик од развоја рака материце може укључивати:
- Жене у периоду менопаузе са крвавим исцједком из гениталног тракта.
- Жене са настављеном менструалном функцијом након 50 година, посебно са миомом материце.
- Жене било које старости које пате од хиперпластичних ендометријалних процеса (рекурентне полипозе, аденоматозе, жлездане цистичне хиперплазије ендометрија).
- Жене са оштећеним метаболизмом масти и угљених хидрата (које пате од гојазности, дијабетеса) и хипертензије.
- Жене са различитим хормонским поремећајима узрокују ановулацију и хиперестрогенизам (Стеин-Левентхал синдром, постпарталне неуроендокрине болести, миом, аденомиоза, ендокрина стерилност).
Остали фактори који доприносе развоју рака ендометријума:
- Терапија замене естрогена.
- Полицистиц овариес јабуковача.
- Недостатак порођаја у историји.
- Рана менарха, касна менопауза.
- Злоупотреба алкохола.
Симптоми рака материце
- Бели Они су најранији доказ рака материце. Леуцоррхеа ликуид, воденаста. Крв се често додаје овим секретима, посебно након вежбања.
- Сврбеж вулве. Може се појавити код пацијената са карциномом ендометрија услед иритације вагиналног исцједка.
- Крварење - касни симптом који се јавља као резултат распада тумора, може се манифестовати излучевинама у облику меса, "размазивања" или чисте крви.
- Болови - грчеви, који дају доњим екстремитетима, јављају се када одлагање материце касни. Тупи болови, цвиљење, нарочито ноћу, указују на ширење процеса изван материце и објашњавају се компресијом туморског плексуса нервног плексуса у карлици.
- Поремећај функције суседних органа, услед клијања тумора у бешици или ректуму.
- За ове пацијенте карактеристична је гојазност (ретко губитак тежине), дијабетес и хипертензија.
Класификација рака у фази материце ФИГО
- 0 - Преинваевни карцином (атипична жљездана хиперплазија ендометријума)
- 1 - Тумор је ограничен на тело материце, регионалне метастазе нису детектоване
- 1а - Тумор омеђен ендометријом
- 1б - Инвазија миометрија до 1 цм
- 2 - Тумор утиче на тело и грлић материце, регионалне метастазе нису детектоване
- 3 - Тумор се протеже изван материце, али не и изван карлице.
- 3а - Тумор инфилтрира серозну мембрану материце и / или постоје метастазе у материци и / или регионалним лимфним чворовима карлице.
- 3б - Тумор инфилтрира карлична влакна и / или метастазе у вагину
- 4 - Тумор се протеже изван мале карлице и / или постоји клијање мокраћне бешике и / или ректума
- 4а - Тумор продире у бешику и / или ректум
- 4б - Тумор било ког степена локалног и регионалног ширења са откривеним удаљеним метастазама

Међународна класификација карцинома материце ТНМ системом
- Т0 - Примарни тумор није детектован.
- Тис - Преинвазивни карцином
- Т1 - Тумор је ограничен на тело материце
- Т1а - Шупљина материце није дужа од 8 цм
- Т1б - Шупљина материце дужине преко 8 цм
- Т2 - Тумор се протеже до грлића материце, али не и изван материце
- Т3 - Тумор се протеже изван материце, али остаје унутар мале карлице
- Т4 - Тумор се протеже до слузокоже бешике, ректума и / или се шири изван карлице
Н - регионални лимфни чворови
- Нк - Недовољно података за процену стања регионалних лимфних чворова
- Н0 - Нема знакова метастаза који погађају регионалне лимфне чворове
- Н1 - Метастазе у регионалним лимфним чворовима
М - удаљене метастазе
- Мк - Недовољно података за идентификацију удаљених метастаза
- М0 - Нема знакова метастаза
- М1 - Постоје удаљене метастазе
Г - хистолошка диференцијација
- Г1 - Висок степен диференцијације
- Г2 - Просечан степен диференцијације
- Г3-4 - Низак степен диференцијације
Постоје ограничени и дифузни облици рака материце. Са ограниченим обликом, тумор расте у облику полипа, јасно разграниченог од неоштећене слузокоже материце, са дифузно - инфилтрацијом рака која се протеже до целог ендометријума. Тумор се најчешће јавља у подручју удубљења материце у дну и цијеви. Приближно 80% пацијената има аденокарцином различитих степена диференцијације, у 8-12% - аденоакантома (аденокарцином са бенигном сквамозном диференцијацијом), који има повољну прогнозу.
Ретко се јављају тумори са лошијом прогнозом гландуларног карцинома плочастих ћелија, у којој компонента сквамозних ћелија наликује карциному плочастих ћелија, прогноза је лошија због присуства недиференциране гландуларне компоненте.
Карцином сквамозних ћелија, као што је карцином отворених ћелија, има много заједничког са сличним цервикалним туморима, јавља се код старијих жена и карактерише га агресиван ток.
Недиференцирани рак се често јавља код жена старијих од 60 година и јавља се на позадини атрофије ендометрија. Такође има лошу прогнозу.
Једна од ретких морфолошких варијанти рака ендометрија је серозни папиларни рак.Морфолошки, има много тога заједничког са серозним карциномом јајника, карактерише га екстремно агресиван ток и висока потенција метастаза.
Дијагноза рака материце
Гинеколошки преглед. Када се посматра помоћу огледала, разјасни се стање грлића материце и природа излива из цервикалног канала - исцједак се узима за цитолошки преглед. У вагиналној (ректо-вагиналној) студији пажња је усмјерена на величину материце, стање привјесака и циркулацијско ткиво.
Аспиратион Биопси (цитологија аспирата из материце) и проучавање аспирационе воде за испирање из материце и цервикалног канала. Ово последње се спроводи у старости у постменопаузи, ако не постоји могућност аспирационе биопсије и дијагностичке киретаже.
Цитолошко испитивање вагиналних бриса узетих из задњег форникса. Овај метод даје позитиван резултат у 42% случајева.
Упркос малом проценту позитивних резултата, метода се може широко примењивати у поликлиничким условима, искључује трауму, не стимулише туморски процес.
Одвојена дијагностичка киретажа материце и грлића материце, под контролом хистероскопије. Препоручује се добијање стругања из подручја гдје се често јављају процеси претумора: вањске и унутарње фарингеалне површине, као и кутови цијеви.
Хистероскопија. Метода помаже да се идентификује процес рака у местима која су тешка за киретажу, омогућава идентификацију локализације и преваленције туморског процеса, што је важно за избор методе лечења и за накнадно праћење ефикасности радиотерапије.
Онцомаркерс. Да би се одредила пролиферативна активност ћелија карцинома ендометријума, могуће је одредити моноклонална антитела Ки-С2, Ки-С4, КЈ-С5.
За откривање удаљених метастаза, препоручују се рендгенски снимци грудног коша, ултразвук и компјутерска томографија абдоминалних органа и ретроперитонеалних лимфних чворова.
Ултразвук. Тачност ултразвучне дијагностике је око 70%. У неким случајевима, локација рака се не разликује од материце по акустичким карактеристикама.
Компјутеризована томографија (ЦТ). Проведена је да се искључе метастазе у привјесцима материце и примарни вишеструки тумори јајника.
Магнетна резонанца (МПТ). МПТ у карциному ендометрија омогућава да се одреди тачна локализација процеса, разликују фазе И и ИИ од стадијума ИИИ и ИВ, као и да се одреди дубина инвазије у миометриј и разликују стадијум И болести од осталих. МРИ је информативнији метод у одређивању преваленције процеса изван материце.
Лијечење рака материце
При избору методе за лечење пацијената са раком материце, треба узети у обзир три главна фактора:
- старост, опште стање пацијента, озбиљност метаболичких и ендокриних поремећаја,
- хистолошка структура тумора, његов степен диференцијације, величина, локализација у материци, преваленција туморског процеса,
- установа у којој ће се вршити третман (важне су не само онколошка обука и хируршке вјештине доктора, већ и опрема установе).
Само узимајући у обзир ове факторе, могуће је извршити исправну фазу процеса и адекватан третман.
Око 90% пацијената који пате од рака материце пролазе кроз хируршки третман. Обично се изводи екстирпција материце додацима. Приликом отварања абдоминалне шупљине врши се ревизија карличних органа и абдоминалне шупљине и ретроперитонеалних лимфних чворова. Уз то, узети брисеве из Доугласовог простора за цитолошка истраживања.
Хируршко лечење рака материце
Количина хируршког третмана одређена је фазом процеса.
Фаза 1а: ако је захваћен само ендометриј, без обзира на хистолошку структуру тумора и степен његове диференцијације, врши се једноставна екстирација материце додацима без додатне терапије. Са појавом ендоскопске хирургије у овој фази болести, постало је могуће извршити аблацију (дијатермокоагулацију) ендометријума.
Фаза 1б: у случају површинске инвазије, локализације тумора мале величине, високог степена диференцијације у горњем-стражњем дијелу материце, изводи се једноставна екстирација материце са додацима.
Са инвазијом до 1/2 степена диференцијације миометријума, Г2 и Г3, великом величином тумора и локализацијом у доњем дијелу материце, приказана је хистеректомија са додацима и лимфаденектомијом. У одсуству метастаза у лимфним чворовима карлице након операције, врши се ендовагинално интракавитарно зрачење. Ако је лимфаденектомија непрактична након операције, потребно је спровести екстерно зрачење здјелице до укупне фокалне дозе од 45-50 Ги.
У стадијуму 1б-2а Г2-Г3, 2б Г1, материца је екстирпирана додацима, лимфаденектомијом. У одсуству метастаза лимфних чворова и малигних ћелија у перитонеалној течности, ендовагинално интракавитарно зрачење треба обавити плитком инвазијом након операције. Код дубоке инвазије и ниског степена диференцијације тумора врши се радиотерапија.
Фаза 3: оптимална запремина операције треба узети у обзир као истеривање материце са додацима са лимфаденектомијом. Приликом идентификације метастаза у јајницима неопходно је ресецирати већи оментум. Убудуће се врши спољно зрачење мале карлице. Ако се открију метастазе у пара-аортним лимфним чворовима, препоручује се њихово уклањање. У случају када није могуће уклонити метастатске лимфне чворове, потребно је провести вањско зрачење овог подручја. У фази ИВ, третман се спроводи према индивидуалном плану уз коришћење, ако је могуће, хируршке методе лечења, зрачења и хемохормонотерапије.
Хемотерапија
Овакав третман се одвија углавном у заједничком процесу, у аутономним туморима (хормон-независан), као иу откривању рецидива болести и метастаза.
Тренутно, хемиотерапија за рак материце остаје палијативна, јер чак и уз довољну ефикасност неких лијекова, трајање дјеловања је обично кратко - до 8-9 мјесеци.
Користе се комбинације лекова као што су деривати платине прве генерације (цисплатина) или друге генерације (карбоплатин), адриамицин, циклофосфамид, метотрексат, флуороурацил, фосфамид итд.
Доксорубицин (адриамицин, растоцин, итд.), Фармаубицин, платински лекови прве и друге генерације (платидиам, цисплатин, платимит, платинол, карбоплатин) треба навести као најефикасније лекове који дају пун и делимичан ефекат у више од 20% случајева
Комбинација адриамицина (50 мг / м 2) са цисплатином (50-60 мг / м2) даје највећи ефекат - до 60%.
Са раширеним раком материце, његовим рецидивима и метастазама, како у монокемотерапији, тако иу комбинацији са другим лековима, може се користити таксол. У моно моду, таксол се користи у дози од 175 мг / м2 као 3-часовна инфузија свака 3 недеље. Код комбинације таксола (175 мг / м2), цисплатина (50 мг / м2) и епирубицина (70 мг / м2), ефикасност терапије је значајно повећана.
Хормонска терапија
Ако је у време операције тумор прошао изван материце, тада локална регионална хируршка или радијациона изложеност не решава главни проблем лечења. Потребно је користити хемотерапију и хормонску терапију.
Гестагени се најчешће користе за хормонску терапију: 17-ОПК. Депо-Провера, Провера, Фарлугал, Депостате, Мегаце у комбинацији са или без тамоксифена.
У случају метастатског процеса у случају неефикасности терапије прогестином, препоручује се примена золадека
Било који орган за очување органа могућ је само у специјализованој установи, гдје постоје услови за обављање дубинске дијагнозе и прије и за вријеме лијечења. Неопходно је имати не само дијагностичку опрему, већ и висококвалификовано особље, укључујући и морфологе. Све ово је потребно за правовремено откривање неефикасности третмана и каснијих операција. Поред тога, неопходно је стално динамичко посматрање. Могућности за хормонално лечење органа за очување минималног карцинома ендометрија код младих жена које користе прогестогене: 17-ОПК или депо-провера у комбинацији са тамоксифеном. Код умереног степена диференцијације користи се комбинација хормонске терапије и хемотерапије (циклофосфамид, адриамицин, флуороурацил или циклофосфамид, метотрексат, флуороурацил).
Хормонска терапија се препоручује код пацијената са високим или умереним степеном диференцијације тумора. Са високим степеном диференцијације тумора, површном инвазијом тумора у миометрију, локализацијом тумора у дну или горњој 2/3 материце. старост пацијента је до 50 година, одсуство метастаза - хормонска терапија се спроводи у року од 2-3 месеца. Ако нема ефекта, потребно је прећи на хемотерапију.
Шта су жене изложене ризику
Испоставља се да улазак у ризичну групу није тако тежак. Фиброиди материце су чести и према клиничким истраживањима је приближно приближно свих гинеколошких обољења. Међутим, верује се да клиничке студије не покривају све случајеве фиброида материце, а стварна бројка је много већа.
Жене у касној репродуктивној доби и старости прије менопаузе су у највећем ризику. Недавно су се знаци фиброида материце све више појављивали код жена у старосној групи од 30-33 године. У доби од 30 година, фиброиди материце појављују се у просјеку у 1,0-1,5% случајева.
Постоји висок ризик од обољења код жена, у родовима којих је већ било случајева миома, као и код гојазних и кардиоваскуларних болести. Какав је то тумор?
Знаци фиброида материце
То је бенигна неоплазма у облику заобљених чворова. Чвор може бити један, али чешће има више. Чворови се разликују по величини, тежини и брзини раста. Чвор може бити велик попут боровог ораха, или може нарасти до величине кокоса. Раст се јавља неуједначено: тумор може бити мали дуже време и не смета, а онда, у присуству изазивног фактора, може почети да брзо расте. Велики фиброиди материце могу да стисну суседне органе, изазову бол и указују на операцију.
Раст тумора може ометати оплодњу јајета и узроковати неплодност.
Место формирања чвора је или тело материце или грлић материце. У телу материце се појављују и расту чворови у 95 случајева од 100. Фиброиде грлића материце јављају се много ређе: само у 5 случајева од 100.
Шта жена осећа ако има тумор?
Симптоми фиброида материце
Болест код жена различитог узраста са различитим током болести карактерише низ симптома.
У првим фазама и са малим чворним величинама, симптоми могу бити потпуно одсутни. Жена не осјећа бол и може сазнати о присутности фиброида у тијелу материце само тијеком посјета гинекологу и додатног прегледа. У овој фази, најлакше је лечити.
Симптоми се могу појавити како болест напредује. Међу најчешћим су:
- Дуга и обилна менструација.
- Бол током менструације.
- Уочавање између циклуса.
- Бол у доњем делу леђа.
- Затвор и учестало мокрење.
- Повлачење болова у доњем стомаку.
- Низак хемоглобин.
- Повећајте величину абдомена.
Фиброиди материце могу имати компликације - некрозу материце.Његови симптоми су оштар бол и висока температура. Зашто је поремећено репродуктивно здравље жене?
Узроци фиброида материце
Сматра се да је главни фактор који изазива настанак и развој болести неравнотежа хормона - естрогена и прогестерона. Он је тај који доводи до тешког и дуготрајног крварења током менструације.
Узрок фиброида материце може бити присуство абортуса и стругања жена у историји.
Сматра се да је узрок женских болести неподобност за мушкарце. Заиста, ако жена почне да живи сексуалним животом касније од 28 година, не рађа дете до овог узраста, или је њен сексуални живот нередован, то негативно утиче на њено репродуктивно здравље, што се не може рећи о женама које имају редовног сексуалног партнера и већ од 28 година постају мајке . Недавно, међу разлозима који су довели до појаве тумора називају се стрес жене на послу и код куће, као и њено незадовољство личним животом. Боље је, наравно, покушати побољшати односе с мушкарцима, него лијечити миом.
Запажања о женама са дијагнозом фиброида материце су показала да трудноћа доводи до раста тумора. Увећани чвор може изазвати побачај и пријевремени пород. Стога, трудноћа која се јавља код жена са миомом треба да буде под надзором лекара. А када планирате трудноћу, боље је да се тестирате унапред и да ли се открију фиброиди, да се лече пре почетка зачећа.
Шта учинити ако се открије миом?
Третман фиброида материце
Лечење зависи од старости жене, величине чворова тумора, симптома.
Фиброиде материце се лакше лече у раним фазама развоја.
Ако је тумор мали, нема болова и крварења, онда се прописују лекови који нормализују хормонску позадину женског тела. Они су у стању да зауставе раст тумора, али не доводе до његове елиминације. Употреба лекова се спроводи у року од 3-6 месеци и може бити праћена нежељеним ефектима: честе промене расположења, знојење, главобоља и неколико других.
После третмана сваких шест месеци треба урадити ултразвук и пратити стање жене, јер остаје ризик од поновног појављивања фиброида након третмана. Ако је тумор велики и знакови болести јасно изражени, тј. Постоји велики губитак крви и убрзан раст чворова, као иу случају неефикасности хормонског третмана, прописана је операција. У зависности од сложености тока болести, материца се може задржати или уклонити током операције. У Европи је уклоњено скоро 70% жена које су већ напустиле породиље. Жене које су у репродуктивној доби и које још нису родиле, покушавају да задрже материцу. Опоравак након операције се одвија прилично брзо. Након третмана жене доживљавају низ ограничења: штављење у соларијуму и под директним сунчевим зрацима је непожељно, боље је избјегавати обилазак сауне и масирање абдомена и доњег дијела леђа.
Постоји велики број биљака и производа који позитивно утичу на лечење. Они не замењују лекове, већ могу да створе повољну позадину током лечења. Од биљака могу се звати зоб, пшеница, сладић, а од производа - јабуке, шипак и шаргарепа.
С обзиром да је разлог за хируршку интервенцију већ узнапредовали стадијум болести, рано откривање може бити главни начин његовог ефикасног третмана. Стога, да би се сачувао њен репродуктивни систем, важно је да жена редовно посећује лекара и врши ултразвучно скенирање материце, и ако се открију нежељени симптоми, одмах се лече.
Цервицал Феатурес
Цервикс је доњи део материце. У његовом центру пролази канал зван цервикални. Један крај му се отвара у материцу, а други у вагину. Само једна трећина цијелог врата је видљива када се гледа у гинеколошку столицу.Већина је скривена од погледа. Током читавог живота женин врат се стално мења. На споју два типа епитела постоји посебна зона, која се на крају пребацује у цервикални канал. Ова зона трансформације је најрањивија на све негативне факторе. Из ње почиње већина преканцерозних и канцерогених промјена.
Ерозија врата и рак
Често можете чути дијагнозу "цервикалне ерозије". Ово је нетачан термин. Најчешће то значи ектопија - стање које је норма за 25% младих жена. Са овом особином, цилиндрични епител који облаже цервикални канал долази на место вишеслојног слоја. Као резултат, зона трансформације се помера ка споља. У већини случајева, ектопија не захтијева лијечење, нема симптома и свакако није преканцерозно стање. Једина препорука: редовно праћење од стране гинеколога.
РАК ВРСТЕ УТЕРУСА - ЧИНИОЦИ РИЗИКА
Фактор ризика - Ово је било који феномен који утиче на вероватноћу развоја болести као што је рак.
Различите врсте ризика карактеристичне су за различите врсте рака. На пример, излагање јаком сунчевом зрачењу на кожи може довести до меланома. Пушење је фактор ризика за велики број врста рака. Међутим, присуство овог фактора, па чак и неколико сличних фактора, не значи развој болести.
Могућност развоја рака грлића материце се повећава када је изложена одређеним факторима ризика. У недостатку ових фактора, малигни тумор код жена је реткост.
Упркос чињеници да фактори ризика повећавају вероватноћу тумора, многе жене никада не добију болест. Са развојем рака или промена преумора, никада се не може са сигурношћу рећи да су узроковани једним или другим фактором ризика.
Када говоримо о факторима ризика, веома је важно да схватимо да смо у стању да променимо или искључимо неке од њих, као што је престанак пушења или лечење хумане папилома вирусне инфекције. Остали фактори, као што су старост или породична историја, не можемо променити. Ипак, познавање фактора ризика који се не могу искључити је изузетно важно, јер њихово присуство подстиче жене да се редовно испитују ради раног откривања рака грлића материце.
ФАКТОРИ РИЗИКА РАЗВОЈА Ракова грлића материце су:
Инфекција хуманим папилома вирусом
Инфекција хуманим папилома вирусом (ПВИ) - Ово је најважнији фактор ризика за рак грлића материце.

Хумани папилома вирус (ХПВ) - Група од више од 100 сродних вируса који инфицирају станице коже, спољашње гениталије, анус, усну шупљину и ждријело. Вируси се не шире у крв и унутрашње органе као што су срце или плућа. Папилломавирус је добио име по својој способности да формира израслине, које се називају папиломе, познате као брадавице.
Различити типови ХПВ-а утјечу на различите дијелове тијела. Неке од њих изазивају уобичајене брадавице на рукама и ногама, а друге утичу на усне или језик. Одређени типови ХПВ-а су одговорни за појаву брадавица на или око женских и мушких спољашњих гениталних органа иу подручју ануса. Такви изданци се једва разликују голим оком или достижу неколико центиметара у пречнику. Они су познати као гениталне брадавице. У већини случајева, ХПВ 6 и ХПВ 11 су одговорни за развој таквих промјена. Зову се вируси. низак онкогени ризик јер ретко изазива рак.
Одређени типови ХПВ-а се називају вируси високог онкогеног ризика, јер су блиско повезани са развојем рака, укључујући рак грлића материце, рак вулве и вагине код жена, рак пениса код мушкараца, и анални и орални карцином код жена и мушкараца. . Доктори верују да се ХПВ инфекција јавља чак и пре него што се развије рак грлића материце.Вируси високог ризика укључују ХПВ 16, ХПВ 18, ХПВ 31, ХПВ 33 и ХПВ 45, као и неке друге врсте. Око 2/3 случајева рака грлића материце је повезано са ХПВ 16 и ХПВ 18.
Истраживање о факторима ризика за рак грлића материце, у последњих 5 година, вируси хуманог папилома (ХПВ), посебно оних типа 16,18, имају доминантну улогу у индукцији раста тумора. Бројне студије показују да постоји тенденција повећања броја доказаних случајева дисплазије, интраепителијалног карцинома и инфекција грлића материце повезане са вирусом хумане папиломатозе.
Инфекција ХПВ-ом је врло честа појава, а код већине људи је у стању да се сама носи са инфекцијом. Понекад, међутим, инфекција не лечи и постаје хронична. Хронична инфекција, нарочито ако је узрокована високим онкогеним ризиком ХПВ, може на крају довести до малигних тумора, као што је рак грлића материце.
Упркос чињеници да се ХПВ преноси сексуално (укључујући вагинални, анални и орални секс), сексуални однос није неопходан за инфекцију. За ширење вируса са једне особе на другу, све што је потребно је контакт са кожом на подручју гдје се налазе брадавице. Могуће је да се ХПВ може проширити на кожу и слузокожу: на примјер, инфекција почиње у цервиксу, а затим одлази у вагину. Једини начин да се потпуно спријечи инфекција АВИ аналног подручја или вањских гениталија је недостатак контакта болесне особе с тим подручјима.
Онакоцитологија размаза омогућава процену промена у ћелијама грлића материце под утицајем ХПВ-а. Модернији тестови откривају саму инфекцију откривањем фрагмената ДНК вируса у ћелијама. Тест за детекцију ХПВ-а се такође користи у случајевима када резултати мрље на онцоцитологији само незнатно одступају од норме. Ако студија открије високи онкогени вирусни ризик, онда је женама можда потребан потпуни преглед, укључујући колпоскопију. Упркос чињеници да је данас немогуће излечити ПВИ, постоје методе за третирање кондилома и абнормалног раста ћелија под утицајем вируса.
Ризик од развоја рака грлића материце код жена које пуше је скоро два пута већи него код непушача.

Цигаретни дим садржи многе хемикалије које изазивају рак, а које не утичу само на плућа. Ове штетне супстанце апсорбују се кроз крвне судове плућа и шире се крвљу кроз тело.
Жене које пуше у слузници цервикса детектују нуспроизводе сагоревања дувана. Истраживачи сматрају да ове супстанце оштећују ДНК ћелија слузнице цервикса и утичу на развој рака. Осим тога, пушење смањује ефикасност имуног система у борби против ХПВ-а.
Имуносупресија (имуносупресија)
Вирус хумане имунодефицијенције (ХИВ), који узрокује АИДС, оштећује имуни систем и повећава ризик од развоја инфекције хуманим папилома вирусом. Ово помаже да се објасни висок ризик од развоја рака грлића материце код жена са АИДС-ом.
Научници вјерују да рад имунолошког система помаже у уништавању станица рака и успорава њихов раст и ширење. Код жена са ХИВ инфекцијом, претуморске промене у грлићу материце постају много брже инвазивне.
Висок ризик од развоја рака грлића материце укључује и жене које примају лекове за сузбијање имунитета, на пример, у лечењу аутоимуних болести (болести код којих имуни систем перципира сопствено ткиво као страно и напада их), као и након трансплантације органа.
Цхламидиа - То су прилично честе бактерије које инфицирају репродуктивни систем. Оне се преносе путем сексуалног контакта. Хламидијска инфекција може изазвати упалу карличних органа, што доводи до неплодности.
Неке студије показују да је ризик од развоја рака грлића материце висок код жена чија крв показује знакове прошле или садашње инфекције (у поређењу са женама са нормалним резултатима теста). Хламидијска инфекција код жена може бити асимптоматска. Жена можда уопште није свесна тога док се не добију резултати лабораторијских тестова.
Недостатак свежег воћа и поврћа у исхрани може повећати ризик од рака грлића материце. Вероватноћа цервикалног аденокарцинома је висока код гојазних жена.
Оралне контрацептивне пилуле (пилуле за контролу рађања)
Докази сугеришу да дуготрајно коришћење оралних контрацептива (ОЦ) може повећати ризик од развоја рака грлића материце.

Истраживачи верују да што дуже жена узима те дроге, то је већи ризик од рака. Међутим, након отказивања ОК, ризик од болести постепено се смањује. Недавна студија је показала да се ризик од рака грлића материце код жена које су узимале контрацептивна средства више од пет година удвостручио. Међутим, 10 година након прекида, ризик је смањен на нормалу.
Према препорукама Америчког удружења за рак, лекар треба да се усредсреди на разматрање користи и могућих ризика од добијања ОЦ са женом.
Ако постоји неколико сексуалних партнера за превенцију полно преносивих болести, жена треба да користи баријерну контрацепцију (кондоми), без обзира на то која друга контрацептивна средства користи.
Вишеструке трудноће
Ризик од развоја рака грлића материце је висок код жена које су родиле три или више пута. Разлог за то није знанственицима.
Према једној теорији, она је резултат незаштићеног сексуалног односа, који је неопходан за зачеће и истовремено може излагати жену ХПВ-у. Поред тога, студије указују на хормоналне промене током трудноће, што повећава осетљивост на хуману папилома вирусну инфекцију или појаву тумора.
Други научници сматрају да трудница има ослабљен имуни систем, због чега је лакше изазвати ПВИ и малигне туморе.
Млади узраст прве трудноће
Жене које су први пут затрудниле у доби од 17 година и мање, вјероватноћа развоја рака грлића материце у животу је скоро два пута већа него код жена које су у вријеме почетка прве трудноће биле 25 или више година.
Недостатак средстава је такође фактор ризика за рак грлића материце. Многе жене са ниским примањима не добијају пуну количину неге, укључујући и онцоцитолошки скрининг. То подразумева каснију терапију преткуруса у грлићу материце.
ДЕС - Ово је хормонални лек који је у Сједињеним Државама прописан неким женама са претњом побачаја у периоду од 1940. до 1971. године.
Код жена чије су мајке примале ДЕС током трудноће, чисти ћелијски аденокарцином вагине или цервикса се јавља чешће него што би се очекивало. Овај тип рака код жена које нису биле изложене ДЕС је изузетно риједак. За 1000 жена чије су мајке узимале ДЕС током трудноће, постоји један случај аденокарцинома. То значи да је 99,9% девојчица ДЕС остало здраво.
Најчешће се очисти аденокарцином ћелија повезан са уносом ДЕС, у вагини него у цервиксу. Штавише, ризик је највећи у тим случајевима када је мајка пацијента примила лек у првом триместру трудноће. Просечна старост жена у време откривања аденокарцинома чистих ћелија повезаних са изложеношћу ДЕС је 19 година.
Пошто је употреба ДЕС током трудноће забрањена 1971. године, најмлађи "ДЕС девојчице" сада имају 35 година. То јест, прошли су преко година највећег ризика од тумора.И, ипак, не постоји сигурна старосна граница за развој тумора који је повезан са ДЕС. Лекари не знају тачно колико дуго остаје ризик од аденокарцинома.
Девојчице ДЕС такође имају висок ризик од карцинома плочастих ћелија и преканцерозних промена у грлићу материце повезане са ХПВ-ом.
Присуство рака грлића материце код рођака
Рак грлића материце у неким породицама се може наследити. Ако је ваша мајка или сестра имале овај тумор, ви лично имате шансе да развијете рак грлића материце за 2-3 пута, у поређењу са породицама у којима се тумор не јавља.
Неки истраживачи вјерују да се у таквим породицама насљеђује одређена тенденција, која узрокује смањену отпорност женског тијела на ХПВ. С друге стране, жене из исте породице са пацијентом који има рак грлића материце има један или више не-генетских фактора ризика који су горе описани.
+7 495 66 44 315- гдје и како излијечити рак
Данас у Израелу, рак дојке се може потпуно излечити. Према Израелском министарству здравља, 95% стопа преживљавања ове болести тренутно је у Израелу. Ово је највиша бројка на свету. За поређење: према Националном регистру рака, инциденција у Русији у 2000. Години порасла је за 72% у односу на 1980.
До данас, стандард лечења за клинички локализовани карцином простате (тј. Ограничен на простату), и према томе третиран, сматра се или различитим хируршким методама или терапијским поступцима зрачења (брахитерапија). Цијена дијагнозе и лијечења рака простате у Њемачкој креће се од 15.000 € до 17.000 €
Овај тип хируршког третмана развијен је од стране америчког хирурга Фредерика Моса и успешно се користи у Израелу већ 20 година. Дефиницију и критеријуме за рад према Мос методи развио је Амерички колеџ операције Моса (АЦМС) у сарадњи са Америчком академијом за дерматологију (ААД).
- Рак дојке
- Онцогинецологи
- Овариес
- Јајници - типови тумора
- Јајници - епителни тумори
- Јајници - тумори заметних ћелија
- Јајници - стромални тумори
- Јајари - цисте
- Јајници - рак
- Статистика рака јајника
- Рак јајника - разлике
- Рак јајника - узроци
- Рак јајника - фактори ризика
- Рак јајника - симптоми
- Рак јајника - рана детекција
- Рак јајника - дијагноза
- Рак јајника - Хистолошка класификација
- Рак јајника - Клиничка класификација
- Карцином јајника - класификација по ТНМ систему
- Рак јајника - преживљавање у фазама
- Лијечење карцинома јајника
- Рак јајника - хируршки третман
- Рак јајника - Хемотерапија
- Рак јајника - циљана терапија
- Карцином јајника - хормонска терапија
- Карцином јајника - радиотерапија
- Рак јајника - Клиничке студије
- Рак јајника - комплементарна и алтернативна терапија
- Инвазивни епителни карцином јајника - третман по фазама
- Малигни епителни тумори ниског потенцијала - третман
- Тумори јајних ћелија - третман
- Тумори стромала јајника - третман
- Рак јајника - након третмана
- Рак јајника - лечење не функционише
- Рак јајника - превенција
- Рак јајника - питања до лекара
- Рак јајника - Ново у истраживању
- Утерус
- Матерница - тумори
- Матерница - Рак
- Рак материце - Симптоми
- Рак материце - начини ширења
- Рак материце - Дијагноза
- Рак материце - морфолошка класификација
- Рак материце - Клиничка класификација
- Рак материце - ТНМ класификација
- Рак материце - групиран у фазама
- Рак материце - третман
- Рак материце - резултати лечења
- Цервик
- Цервик - Цанцер
- Статистика рака грлића материце
- Рак грлића материце - узроци
- Рак грлића материце - фактори ризика
- Рак грлића материце - симптоми
- Рак грлића материце - рана детекција
- Рак грлића материце - Дијагноза
- Рак грлића материце - истраживање за сумњу на рак
- Рак грлића материце - превенција
- Рак грлића материце - морфолошка класификација
- Рак грлића материце - класификација фазе
- Рак грлића материце - преживљавање фазе
- Лијечење рака грлића материце
- Рак грлића материце - хируршки третман
- Рак грлића материце - зрачење
- Рак грлића материце - хемотерапија
- Рак грлића материце - хемодијаторна терапија
- Рак грлића материце - третман брисом за онцоцитологију
- Рак грлића материце - третман по фазама
- Рак грлића материце - клиничке студије
- Рак грлића материце - после третмана
- Рак грлића материце - третман не функционише
- Рак грлића материце - Лифестиле
- Рак грлића материце - емоционално здравље
- Рак грлића материце - Питања за доктора
- Рак грлића материце - ново у истраживању
- Вагина
- Вагина - бенигни тумори
- Вагина - Малигни тумори
- Дијагноза рака вагине
- Карцином вагине - класификација
- Лијечење рака вагине
- Вулва
- Вулва - бенигни тумори
- Вулва - позадина и преканцерозне болести
- Вулва - рак
- Рак вулве - симптоми
- Вулвар рак - дијагноза
- Рак вулве - класификација по фазама
- Вулварни рак - међународна класификација по ТНМ систему
- Рак вулве - групиран по клиничким фазама
- Вулвар лијечење рака
- Рак плућа
- Рак простате
- Рак мокраћне бешике
- Рак бубрега
- Рак једњака
- Рак желуца
- Рак јетре
- Рак гуштераче
- Цолорецтал цанцер
- Рак штитњаче
- Рак коже
- Рак костију
- Тумори мозга
- Цибер Книфе Цанцер Треатмент
- Нано-нож у лијечењу рака
- Терапија раком са протонском терапијом
- Лечење рака у Израелу
- Лечење рака у Немачкој
- Радиологија у лечењу рака
- Рак крви
- Потпуни преглед тела - Москва
Цибер Книфе Цанцер Треатмент
ЦиберКнифе технологију развила је група доктора, физичара и инжењера на Универзитету Станфорд. Ова техника је одобрена од стране ФДА за третман интракранијалних тумора у августу 1999. године, и за туморе у остатку тела у августу 2001. године. Почетком 2011. године. поступило је око 250 инсталација. Систем се активно дистрибуира широм свијета.

Терапија раком са протонском терапијом
ПРОТОН ТЕРАПИЈА - радиохирургија протонског снопа или јако набијених честица. Слободно покретни протони су екстраховани из атома водоника. У ту сврху посебан апарат служи за одвајање негативно набијених електрона. Преостале позитивно набијене честице су протони. У акцелератору честица (циклотрон) протони у јаком електромагнетном пољу убрзавају се спиралним путем до огромне брзине која је једнака 60% брзине светлости - 180 000 км / с.
Рак и превоз ХПВ-а
Рак грлића материце је једна од болести која је лакше спречити него лечити. Велико достигнуће у науци било је откриће вирусне природе овог процеса рака. Верује се да је инфекција хуманим папилома вирусом узрок преканцерозних промена, што на крају доводи до малигног тумора.
Тренутно је идентифицирано више од 100 типова ХПВ-а који могу живјети код људи. Али нису сви од њих фактор ризика за развој рака грлића материце. Сви вируси су конвенционално подељени у групе високог, средњег и ниског онкогеног потенцијала:
- Низак ризик: 6, 11, 42, 43, 44 типа ХПВ-а (узрокују гениталне брадавице, не повећавају учесталост рака)
- Средњи ризик: 31, 33, 35, 51 и 52 типа (често узрокују дисплазију, много рјеђе - рак)
- Висок ризик: 16, 18, 39, 45, 50, 53, 55, 56, 58, 59, 64, 68 типова (пронађено у 99% случајева рака грлића материце)
У већини случајева ХПВ нестаје сам за 1-2 године, без значајних промјена. И само повремено изазива хроничну, дуготрајну инфекцију која доводи до дисплазија и изазива рак грлића материце. Сматра се да се млађа жена брже јавља. Стога се код девојчица дефиниција вируса ПЦР сматра неприкладном.Обично се врши ХПВ тест за промене (леукоплакија, дисплазија) откривене размазом и колпоскопијом, као и симптоми рака грлића материце.
Чињенице о ХПВ-у
- Инфекција хуманим папилома вирусом који узрокује рак јавља се сексуално, чешће код младих мушкараца и жена.
- Процјењује се да је 50% свих сексуално активних људи барем једном у животу изложено овој инфекцији.
- У већини случајева, вирус, укључујући онкогену групу, напушта тело сам за 1-2 године.
- Не постоје лекови који ефикасно помажу у уклањању вируса.
- Једини начин да се заштити од високог онкогеног ХПВ-а и рака грлића материце је вакцинација.
- Испитивање жена до 30 година старости на ХПВ није прикладно (како болест пролази сама).
Рани симптоми рака грлића материце:
Обично имају водени карактер, имају боју "меса", имају специфичан мирис. Такав исцједак настаје ако тумор расте до велике величине и постепено се распада.
Руннинг цасес
- Знаци туморске интоксикације: драстичан губитак тежине, губитак апетита, стална грозница, умор, анемија
- Кршење мокрења и покрета црева: крв у урину, крв у измету, констипација.
- Урезивање урина или измет из вагине (када тумор захвати зид мокраћне бешике и цријева да би се формирале фистуле)
- Отицање ногу, кратак дах
Цервикални тумори могу да се састоје од различитих ткива, формирају се у различитим деловима тела, имају различите малигнитете.
- Преинвасиве цанцер
- Карцином сквамозних ћелија
- Рак жлезда (аденокарцином)
- Остале врсте рака (укључујући недиференциране)
Преинвазивни карцином (ин ситу, степен 3 дисплазије, ЦИН 3)
Рак "на лицу места", или рак ин ситу - различита имена за исту патологију. У овом случају, ћелије које покривају врат имају знакове малигнитета. Али не клијају дубоко у строму. Према томе, нема метастаза. Пошто у овој фази нема симптома рака грлића материце, може се открити само редовним прегледом код лекара. Временом се рак "на лицу места" претвара у микроинвазивну, а затим у метастатски рак.
Микро инвазивни рак
Често стручњаци разликују одређени облик тумора грлића материце - микроинвазивни рак, који одговара стадију Иа. То више није рак ин ситу, јер су туморске ћелије продрле у строму. Али ова инвазија не прелази 5 мм, а величина самог тумора је 1 цм или мање. У овом случају, рак је обично ниско-агресиван, не метастазира и добро се лијечи.
Инвазивни рак грлића материце
Ако тумор продире дубоко у ткиво, онда се назива инвазивним. То је током првих симптома рака грлића материце. Овакав рак је лакше приметити када га прегледа гинеколог, осим што има карактеристичне особине размаза и колпоскопије. У случајевима напредног процеса рака, могу се појавити јасни знакови.
У свом облику, тумори грлића материце су подељени у три групе:
Овај рак расте у цервикалном каналу, као у лумен грлића материце. Може се детектовати када се гледа на гинеколошкој столици: често се излази из врата у облику полипа са обликом карфиола. Такви тумори сматрају се мање агресивним, касније метастазирају и имају бољу прогнозу.
Ови тумори расту дубоко у врат. Напољу изгледају мале, али улцерације и дезинтеграција формирају се у дебљини ткива. У таквим случајевима, болест тече агресивније, прогноза је мање повољна.
Цервицал Стаге
Статистика инцидената не укључује преинвазивни рак (ин ситу). Ова фаза рака грлића материце се често комбинује са дисплазијом степена 3, пошто је третман апсолутно идентичан. За туморе који су продрли дубље, створена је посебна класификација. Омогућава вам да одредите прогнозу и метод лечења болести.
Фаза И: Тумор се не протеже изван материце.
- ИА - тумор који продире испод 5 мм
- ИБ - тумор који је продро дубље од 5 мм
Фаза ИИ - тумор који се проширио изван материце (али не утиче на зидове карлице и доњу трећину вагине)
Фаза ИИИ - тумор који се проширио на зидове карлице или доње трећине вагине
Фаза ИВ - Тумор који је продро изван карлице или проклијала бешика, ректум.
Дијагноза рака грлића материце
- Цитолошки преглед (онкоцитолошки размаз)
Папа тест је глобални стандард за скрининг за рак грлића материце. Користећи лопатицу у облику посебног облика, ћелије се узимају са површине врата. Након проучавања под микроскопом, они закључују о њиховој структури. У размазу се могу наћи упалне промене, разне атипије (укључујући и тешку дисплазију) и елементе рака. Када се сумња на резултате преканцерозе и рака, прописују се додатне методе истраживања. 
Колпоскоп - специјални уређај који вам омогућава да повећате слику грлића материце и проучите структуру њених ћелија и крвних судова. Испитивање грлића материце колпоскопом је посебно важно у почетним стадијима рака, када тумор није видљив током рутинског прегледа. Касније фазе рака грлића материце се лако уочавају без икаквих додатних уређаја.
Када се открију сумњива подручја, врши се биопсија, након чега слиједи преглед ткива под микроскопом.
- Гребање цервикалног канала
Ако су резултати цитолошког прегледа показали преканцерозне или канцерозне промјене, а колпоскопија је показала нормалну слику, тада треба извршити киретацију цервикалног канала. Шансе су да се атипичне ћелије налазе унутра, због чега су недоступне за визуелну контролу. Овај поступак никоме није прописан, обично је довољна цитологија и колпоскопија са биопсијом.
Ултразвучна дијагностика је једноставна, безболна и јефтина метода испитивања. Посебно ефикасан ултразвучни трансвагинални сензор. Потешкоће настају само у веома честим процесима, као иу присуству адхезија у абдоминалној шупљини. За ефикаснију дијагностику користи се тродимензионална слика, која омогућава да се тумор сагледа са свих страна. Ако се ултразвук допуни доплер сонографијом (испитивање крвотока), могу се открити мали тумори услед прекомерног раста крвних судова.
Додатне напредне методе истраживања омогућавају нам да процјенимо ширење онколошког процеса, стање сусједних органа и да одаберемо тактику лијечења. МРИ је погоднији за ову сврху. Компјутеризована томографија има један важан недостатак: густина карличних органа када се изводи је приближно иста. Стога се чак и раширен рак не може разликовати због сличности са масним ткивом.
- Методе за одређивање удаљених метастаза
Рендгенски снимци грудног коша, ЦТ снимка абдоминалне шупљине, сцинтиграфија скелета могу открити метастазе рака грлића материце и одабрати тактику лијечења. Ове методе се користе након иницијалне дијагнозе инвазивног рака, као и за праћење лијечења метастаза и када се симптоми рака грлића материце развијају након операције.
Скрининг за рак грлића материце
За разлику од многих других врста рака, цервикални тумори се развијају током дугог периода. То вам омогућава да идентификујете ризичне жене и почетне фазе болести. За скрининг постоји дивна метода - цитолошки Пап тест. Осетљивост овог метода је око 90%. То јест, код 9 од 10 жена које болују од рака, обични цитолошки размаз омогућава откривање болести.
Све жене између 25 и 49 година треба прегледати сваке три године. Након 50 година, довољно је узети размаз за цитологију 1 пут у 5 година.
Метастазе рака грлића материце
Рак грлића материце је веома агресиван тумор. Рано метастазира ширењем кроз лимфу, крв или клијање у органима. Тако, отприлике 30% пацијената са стадијумом ИИ већ има туморске ћелије у најближим лимфним чворовима. Међу удаљеним органима, чешће су захваћена плућа, јетра и кости.
Лечење тумора грлића материце
Рак грлића материце није реченица. Савремене методе лечења могу потпуно излечити ову болест. У раним фазама могуће је сачувати органску и репродуктивну функцију. У каснијим фазама, користи се интегрисани приступ. Као резултат тога, жена губи могућност да има дјецу, али квалитет и трајање њеног живота остају високи. Пре одређивања тактике лечења, лекар мора проучити хистолошки преглед тумора и одредити његову фазу.
- Конизација цервикса (са неинвазивним карциномом)
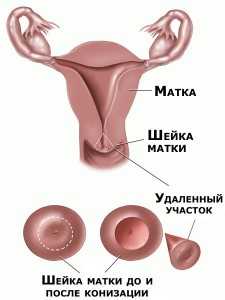
Уклањање дијела врата у облику конуса је најчешћа операција код тешке дисплазије и ин ситу рака. Интервенција се изводи под анестезијом (општа анестезија или епидурална анестезија). Ако се сумња на благу или умерену дисплазију, лекари покушавају да избегну ову операцију.
Постоји ризик за жене које нису родиле: лумен цервикалног канала може се сузити и прерасти, што ће довести до тешкоћа зачећа и гестације. Међутим, користи од потпуног уклањања неинвазивног рака "ин ситу" далеко превазилазе све могуће ризике. Избрисани фрагмент шаље се на хистологију да би се добила тачна дијагноза.
- Продужена екстирација материце
За лијечење се најчешће користи екстензивна материца, околна ткива и дијелови вагине. Ова количина интервенције је због чињенице да је већина карцинома занемарена. У ретким случајевима микроинвазивног рака, жене имају само уклањање грлића материце (ако се планира трудноћа). Можда такав третман за рак грлића материце 1.
Радијација је главни третман за рак грлића материце. Користи се као допуна операцији у почетним фазама или као једини метод за далекосежне процесе. Често се радиотерапија користи за ублажавање патње пацијента у занемареним случајевима. Након третмана зрачењем могу настати компликације у виду оштећења коже и унутрашњих органа, који су најчешће неопасни.
Лекови за хемиотерапију (цисплатин) се ретко користе за лечење, а само као додатак хируршком и зрачењу.
""