
Рак грлића материце је један од најчешћих малигних неоплазми код жена, изазивајући више од пола милиона нових случајева сваке године широм света. У Русији, такви случајеви, према статистикама, око 14-16 на 100.000 становника. Нажалост, често се тумор открива у каснијим фазама, када су шансе за опоравак мале. Док у арсеналу модерне медицине постоје сви начини не само дијагностиковања рака материце у времену, већ и суочавања са болешћу.
Шта је рак грлића материце? Короленкова ЛИ: Рак материце је болест женског гениталног тракта, коју карактерише појава малигног тумора на грлићу материце (део који лежи између вагине и тела материце). Рак материце, нажалост, прилично чест рак међу младим женама у доби од 15 до 39 година. Треба напоменути да је формирање рака грлића материце дуготрајан процес који напредује током времена. То вам омогућава да дијагностикујете болест у њеним раним фазама, пре инвазивног карцинома материце, у којем промењене ћелије расту дубоко у цервикалном ткиву и чак у суседне органе. По правилу, у року од 8-10 година претходи развоју преканцерозних стања - цервикалних интраепителних неоплазија (ЦИН), које не утичу на добробит и судбину жене. Ако замислимо градације тумора, прво се појављују преканцерозна плућа и умерене интраепителне лезије (ЦИН И и ИИ), а сада је трећи степен (ЦИН ИИИ) нулти облик рака грлића материце. Ако се не лечи, процес се неколико година диже кроз наборе цервикалног канала и дубоко у цервикс, захватајући све више нових подручја. Повећавајући величину, тумор може да клија изван материце у сусједне органе (бешику, ректум), као и метастазира кроз лимфу и крв ("скрининг" рака у лимфним чворовима и другим органима). Третман у овим случајевима је много тежи и неефикасан.
А који је главни узрок рака грлића материце? Короленкова ЛИ: Данас је познато да инфекција хуманог папилома вируса (ХПВ) високог онкогеног ризика доприноси развоју рака материце. То су по правилу 16 или 18 типова који су најчешћи. На њиховој "савјести" више од 70% свих случајева рака грлића материце. Али то не значи да ако се открије инфекција, жена ће се дефинитивно разболети. Рак грлића материце може се развити само у јединицама на позадини перзистентне вирусне инфекције, односно ако се вирус поново утврди више од 2-3 године након почетног откривања. Већина случајева ХПВ инфекције (око 90%) завршава самоизлечењем због заштитних функција организма. С перзистенцијом, само 10% развија ЦИН различитих ступњева, од чега већина лаких озљеда спонтано назадује. Инфекција папиломавирусима, која често изазива рак материце код жена, сексуално се преноси у процесу директног контакта мукозних гениталија. У крви овог вируса се не дешава. У мушком телу, вирус не може изазвати никакву болест, па чак ни кондиломе, али остаје годинама и зарази здраве жене.
Да би се распршиле сумње и осигурало здравље о раку материце, мудрије би било да жена прође такозвани даиген-тест. Диген (Даиген) -тест је квантитативна анализа за 13 типова ХПВ-а високог ризика. Упркос присуству трагова вируса у цервиксу, позитиван је само код клинички значајних концентрација вируса.Помоћу теста можете, прво, искључити пацијенте који су сами имали инфекцију без изазивања тешке неоплазије (имају негативан тест), и друго, проценити ефикасност лечења променом вирусног оптерећења (количина вируса у ткиву врата материце). Код пацијената са преинвазивним и микроинвазивним раком грлића материце, дан-тест је увек позитиван и има значајно вирусно оптерећење. Ако је операција за отклањање рака материце успешна, тест ће бити негативан.
Који су главни симптоми рака материце? Короленкова ЛИ: Лукавост болести је да је рак грлића материце асимптоматичан и да се дуго времена практично не манифестује, не открива се када се посматра у огледалима, или изгледа као обична “псеудоерозија”. Преказани период може да траје и до 10 година пре него што процес пређе у инвазивну (канцерозну) фазу. У почетној фази, болест се може детектовати само абнормалним резултатима размаза, позитивним тестом за ХПВ (хумани папилома вирус) или колпоскопијом. Међутим, потребно је бити опрезан ако се појави крвав исцједак или леукореја с малом мјешавином крви из вагине током сексуалног контакта. Растући тумор може да стисне нервни плексус карлице и да изазове бол у сакруму, доњем делу леђа и доњем стомаку, као иу леђима и ногама. Даље повећање тумора попраћено је његовим распадом са појавом обилног течног бјељи од неугодног мириса.
Испоставља се да је у раним фазама могуће случајно открити рак материце? Короленкова ЛИ: У многим земљама постоји организовани државни скрининг који омогућава откривање болести у фази ЦИН-а. У ту сврху се користи цитологија, често комбинована са ХПВ тестирањем. Студије се изводе у великом броју и покривају апсолутну већину жена од 20 до 65 година: до 50 година - сваке 3 године, након 50 година - сваких 5 година. Симултано тестирање на ХПВ може повећати шансу за откривање болести.
Преглед цервикса и слузокоже у огледалима. 2 Добијање цитолошког прегледа за стругање размазом како би се пронашле абнормалне и канцерогене ћелије под микроскопом. Један од уобичајених тестова је Папаницолаоу или ПАП тест. Важно је да размаз не представља само слуз, већ садржи епителне ћелије, тако да се материјал мора узети са специјалним четкама. Данас постоји нова технологија цитолошких истраживања - течност, када се неколико мрља може добити од једног "стругања" одједном за додатна истраживања ХПВ и туморских маркера у њима. 3Колпоскопија (једноставно) - преглед слузнице вагине и грлића материце помоћу оптичког уређаја. Са проширеном верзијом студије, вагинални део грлића материце се третира са 3% раствором сирћетне киселине, што доводи до едема абнормалног епитела (постаје стакласто-бело). Оно што је важно је брзина појаве отока и трајање. Што више времена прође након излагања сирћетној киселини, то је већа штета. Ограничена биопсија се користи све мање и рјеђе - хистолошко испитивање мале површине која не увијек исправно одражава постигнути ступањ оштећења. Широм света све чешће се врши ексцизија електрохируршке петље у целој зони у којој се развија туморски процес, или конизација, као најкомплетнија дијагностичка и терапијска мера са проучавањем читавог абнормалног епитела. Често се јавља неопластични процес током жељене трудноће, када трудница дође у антенаталну клинику да се региструје.
Узроци рака грлића материце и њихови типови
Модерна наука је поуздано доказала да је рак грлића материце узрокован присуством хуманог папилома вируса у женском телу.Наравно, то не значи да се свака жена која болује од ХПВ-а мора суочити са раком грлића материце. По правилу, присуство типова хуманог папилома вируса 16, 18 и 31 доводи до развоја онколошких обољења.
Иначе, управо је тај чин био основа теорије да се рак грлића материце може преносити сексуално. Чињеница је да се током незаштићеног сексуалног односа може пренијети хумани папилома вирус, укључујући и тип који може довести до развоја рака грлића материце. Зато су жене које су сексуално активне са честим променама сексуалних партнера много чешће од других.
Лекари - гинеколози и онколози данас познају два типа рака грлића материце. У већини случајева - око 80% - рак малигне неоплазме развија се из сквамозног епитела који облаже цервикс. У преосталих 20% свих случајева рака грлића материце настаје малигна неоплазма из оних ћелија које су одговорне за производњу цервикалне слузи. Овај феномен се назива цервикални аденокарцином.
Како се развија ова патологија грлића материце?
Рак грлића материце има једну карактеристичну особину - његов развој захтева претходне болести грлића материце, жена са здравим вратом никада неће имати малигну неоплазму. Иначе, најбољи начин да се данас спречи развој рака грлића материце је спречавање разних гинеколошких обољења. Постоји неколико болести грлића материце које најчешће доводе до развоја малигне неоплазме:
- Ерозија грлића материце. Ова болест је једна од најчешћих болести грлића материце. Срећом, ова патологија ретко доводи до развоја рака грлића материце. Међутим, у случају да се ерозија не третира, постоји одређени ризик.
- Цервикална интраепителна неоплазија. У скраћеном облику, ова болест код лекара се зове ЦИН. Лекари називају овај термин као стање жене у којој постоје абнормалне ћелије у грлићу материце које се неконтролисано дијеле, што резултира високим ризиком да се временом трансформишу у малигни тумор.
Лекари разликују три фазе ове патологије. Прве две фазе се могу успешно лечити - зато је важно да се на време обрате лекару, гинекологу. Ако се време изгуби, болест ће ући у трећу фазу, која у својој суштини није ништа друго до почетна фаза рака грлића материце. Када се заврше три фазе преканцерозног стања, малигни тумор ће почети да расте дубоко у цервикс, постепено утичући на све његове нове области.
Ако се цервикална малигнитета не дијагностикује благовремено, неоплазма ће стално расти, клијати у сусједне органе - најчешће у ректум и мјехур. Али чак ни ово нису све опасности - ћелије рака имају тенденцију да продру у крв, и са његовом струјом која се шири по целом телу. Према томе, метастазе се могу појавити у скоро сваком органу, у зависности од места које ћелије рака заузимају.
Наравно, читав овај процес се не дешава за недељу или месец - по правилу, траје неколико година, мада се, наравно, понекад дешавају изузеци. Али чак иу овим случајевима, од почетне фазе до развоја рака грлића материце потребно је најмање шест месеци. Због тога су редовни превентивни прегледи код гинеколога најбољи начин да заштитите своје здравље.
Ова мера ће помоћи да се открије ова патологија у најранијим фазама њеног развоја, што значи да ће шансе за потпуни опоравак жене бити веома, веома високе.Уосталом, рана дијагностика и правовремено лечење су верни савезници лекара у борби против малигних тумора.
Симптоми болести грлића материце
Често се малигне неоплазме материце материце јављају без икаквих спољашњих манифестација и симптома болести већ дуже време. У овој фази могуће је случајно открити малигну неоплазму, током рутинског прегледа или у случају да је жена отишла код гинеколога из било којег другог разлога. Међутим, ако се болест дуго не дијагностикује, малигни тумор наставља да расте и, сходно томе, већ у великој мјери нарушава нормално функционисање репродуктивног система и женског тијела у цјелини. А жена има следеће симптоме:
- Крварење из гениталија
Један од првих симптома да жена има малигну неоплазму грлића материце у женском телу је појава крвавог исцједка из вагине. Обратите пажњу - не ради се о излучивању материце, већ о такозваном контакту. Крв се ослобађа након сексуалног односа, због повреде грлића материце, чија ткива су захваћена малигним туморима и веома су осјетљива на најмањи додир. Међутим, у неким изузетно ретким случајевима крварење из гениталија жене може почети изненада, без икаквих спољашњих утицаја. Међутим, у овом случају, они готово никада нису претјерано богати.
- Специфични вагинални исцједак
Поред крварења код рака грлића материце, могу се појавити веома специфични секрети који имају провидну жућкасту боју. Главни део те излучене течности су леукоцити, које женско тело производи у борби против малигних ћелија. Поштено треба напоменути да је мало вероватно да ће жена бити у стању да их разликује од нормалног вагиналног исцједка, али ће гинекологу бити лако да их препозна.
- Болни осјети
У неким случајевима, жене које имају малигну неоплазму на грлићу материце, примећују бол у сакруму и кичми, у доњем абдомену. Поред тога, веома јак бол током сексуалног односа бележе готово све болесне жене. Међутим, сам болни синдром не може бити један од главних симптома рака грлића материце, јер прати велики број других болести, понекад чак и без гинеколошког профила.
- Отицање вулве и екстремитета
У случају да болест настави да напредује, често се жена жали доктору о правилном едему доњих екстремитета и спољашњих гениталних органа. Ови едеми настају због чињенице да малигни тумори формирају метастазе, које се налазе у карличним лимфним чворовима и великим крвним судовима и блокирају велике крвне судове доњих екстремитета.
- Фистула форматион
Како болест напредује, фистуле често формирају рупе између бешике, вагине и ректума, које међусобно комуницирају. Ова патологија понекад нарушава функционисање свих органа мале карлице.
- Одлагање нормалног протока урина
У случају да метастазе малигног тумора стисну уретре и велике лимфне чворове могу делимично или потпуно затворити бубреге, што доводи до хидронефрозе. Због ове патологије, у одсуству хитне медицинске помоћи, генерално тровање организма отпадним производима, који се не уклањају из тела болесне жене, развија се веома брзо.
- Гнојне инфекције уринарног тракта
Поред уринарне ретенције, горе описане компликације често доводе до чињенице да болесна жена развија тешку бактеријску инфекцију уринарног тракта. Пацијент се појављује у крви са додатком крви и гноја. С обзиром на чињеницу да је у овој фази болести, имунолошки систем жене готово потиснут, у одсуству хитне медицинске помоћи, ризик од смрти жене је врло висок.
- Отицање једног екстремитета
У неким случајевима долази до отицања доњих екстремитета са једне стране. Појављује се у последњим стадијумима болести, због присуства метастаза у лимфним чворовима карлице, које истискују велике крвне судове.
Дијагноза рака грлића материце
Као што је више пута наведено, рак грлића материце се најчешће дијагностикује или током рутинског прегледа или ако се жена обрати за помоћ код гинеколога са притужбама на горе наведене симптоме. Да би дијагностиковали рак грлића материце, лекари користе следеће дијагностичке методе:
- Гинеколошки преглед помоћу огледала
По правилу, први пут лекар скреће пажњу на промену стања слузнице материце, која је типична за рак, приликом прегледа грлића материце уз помоћ огледала. У ствари, овај метод дијагнозе је најједноставнији и безболнији, поред тога, апсолутно је доступан сваком лекару, чак и ако његова канцеларија није опремљена додатном опремом.
- Папа тест
Друго име које ова дијагностичка метода има је пап тест. Састоји се од проучавања под микроскопом размаза из две зоне - од цервикалног канала и слузнице цервикса. Овај тест је веома популаран због своје информативности - омогућава вам да идентификујете не само присуство или одсуство ћелија рака у грлићу материце, већ и преканцерозно стање - интраепителну неоплазију грлића материце, која је већ поменута.
Овај тест припада групи за скрининг, па би се то требало урадити свим женама, без изузетка, без обзира на то шта је изазвало посету гинекологу. Стога, ни у ком случају не би требало да одбијете да је задржите, ако вам доктор то понуди. Жена не осећа болна или чак непријатна осећања док узима мрље.
- Колпоскопија
У случају да доктор има било какве сумње, највјероватније ће провести додатни преглед слузнице цервикса и вагине помоћу специјалног оптичког уређаја - колпоскопа. Овај тип истраживања се назива колпоскопија. Током ове студије, лекар ће пажљиво испитати стање слузокоже грлића материце, обраћајући посебну пажњу на оне области које му се чине најсумњичавијима.
- Биопсија грлића материце
Посљедња, завршна фаза дијагнозе рака грлића материце је биопсија. Суштина ове студије је сакупити малу количину цервикалног ткива, која се затим пажљиво проучава под микроскопом. Ова студија се спроводи свим женама, без изузетка, код којих лекар сумња на присуство рака грлића материце.
- Интравенска урографија
Интравенска урографија се прописује женама које пате од рака грлића материце како би утврдиле корисност мокраћног система, а нарочито бубрега. Малигни тумор грлића материце, како расте, често у великој мери стисне уретре. Као резултат ове компресије, бубрези могу бити ослабљени.
- Ректоскопија и цистоскопија
Ове врсте истраживања ректума и бешике су неопходне да би се даље истражило стање ректума и бешике, које су најчешће захваћене метастазама.
Фазе рака грлића материце
Дакле, током примарне дијагнозе, лекар је утврдио присуство рака грлића материце код жене.Након тога, у циљу проналажења оптималног режима лечења, лекар мора прецизно одредити фазу развоја рака грлића материце. То ће захтијевати низ додатних студија, као што су рендгенско испитивање груди, ултразвучни преглед органа лоцираних у трбушној шупљини и мале карличне шупљине. У неким случајевима може бити потребна компјутерска томографија.
Лекари класификују рак грлића материце према степену развоја болести у неколико фаза:
- Прва фаза болести. У првој фази рака грлића материце, малигна неоплазма је локализована искључиво унутар грлића материце жене. Третман започет у овој фази болести је најефикаснији. Омогућава петогодишњи праг преживљавања у око 90% свих женских пацијената.
- Друга фаза болести. У другом стадијуму рака грлића материце, малигна неоплазма је већа него у првој, али још увијек не досеже зидове мале карлице. У овој фази болести, терапија је такође веома ефикасна, али, наравно, шансе за петогодишњи праг преживљавања су нешто ниже - око 60% свих жена које се разболе.
- Трећа фаза болести. Овај стадијум рака карактерише присуство малигног тумора, који утиче не само на сам цервикс, већ и на доњу трећину вагине. У овој фази болести петогодишње преживљавање јавља се код само 35% свих жена.
- Четврта фаза болести. Овај стадијум рака грлића материце је последњи и најтежи. У овој фази развоја болести, малигни регион напушта карлицу, утичући на ректум или бешику. Поред тога, у овој фази болести често се јављају метастазе, које погађају друге органе тела, које се налазе на значајној удаљености од непосредног фокуса - грлића материце. Нажалост, ако лечење болести почне тек у овој фази, праг петогодишњег преживљавања је минималан - не више од 10% свих жена.
Изнад, опетовано се помиње појам "петогодишњег преживљавања". Овај израз користе онколози. Показује прогнозу за лечење малигног тумора. Ова прогноза се заснива на томе да је поуздано утврђено да у случају да у периоду од пет година након завршетка третмана болесник нема релапса, он има сваку шансу да се никада не суочи са понављањем овог рака. По истеку овог периода, болесник их сматра потпуно опорављеним.

Третмани рака грлића материце
Методе и технике за лечење рака грлића материце зависе од неколико главних фактора. Прво, много тога зависи од индивидуалног стања тела и здравствених карактеристика сваке специфичне болесне жене. Пацијент треба да буде спреман на чињеницу да је мало вероватно да ће се слагати са посетом лекару - онкологу.
Уз гинеколошки преглед, болесна жена ће морати да прође читав низ прегледа и тестова који ће лекарима дати потпуну и најпрецизнију слику њиховог општег здравља, присуства и обима оштећења других унутрашњих органа. Без потпуне слике, изаберите погодан и ефикасан третман, који ће такође бити најнеповољнији за друге органе.
И друго, много у одређивању метода лечења зависи од стадијума развоја малигног тумора. У прве две фазе рака грлића материце, лекари се најчешће ограничавају на потпуно одстрањивање и материце и њених привјесака и грлића материце. Често је ова мјера довољна да се болест потпуно уклони. Међутим, још једном желим подсјетити да је овај третман дјелотворан само у прве двије фазе.
У истом случају, ако је малигни тумор већи, а болест је у трећој - четвртој фази, поред потпуног уклањања грлића материце, тијела и привјесака материце, онколози проводе кемотерапију, која је дизајнирана да сузбије раст и виталну активност станица рака.
Вероватно је бесмислено да се детаљно говори о томе како се изводи хемиотерапија, као ио принципима њеног утицаја на организам. Доктори студирају на институту шест година, тако да је мало вјероватно да ће се овај проблем ријешити у оквиру овог чланка. Главна ствар коју жена треба да запамти је да је откривен ранији рак грлића материце, што су веће шансе за преживљавање жене и даљи пуни живот.
Превенција рака грлића материце
Наравно, гинеколози често чују жену да пита да ли је могуће спречити развој рака грлића материце. И то је прилично разумно питање, јер да би се спријечила болест, или да би се излијечила у најранијим фазама развоја, много је лакше него се носити с занемареним обликом малигнитета.
Доктори зову три главне методе за превенцију развоја рака грлића материце:
- Редовне посете гинекологу. Жена у репродуктивном добу мора проћи превентивни гинеколошки преглед два пута годишње. И једном годишње се мора обавити пап тест. Такве превентивне мере помоћи ће да се у раним фазама болести идентификују не само канцерогени тумори грлића материце, већ и довољно велики број других болести женског репродуктивног система, које, нажалост, има доста.
- Заштита од нежељене трудноће. Према бројним запажањима гинеколога и онколога, међу женама које су имале рак грлића материце, двије од три жене су имале историју два или више вештачких абортуса трудноће. Зато је веома важно да се поуздано заштити како би се спречиле непланиране и нежељене трудноће. И запамтите да сваки наредни побачај повећава ризик од развоја малигног тумора цервикса за око 8%.
- Вакцинација против инфекције папиломовирусом. Као што је већ поменуто, један од најчешћих узрока рака грлића материце је папилома вирус. Данас гинеколози препоручују да се све девојке, девојчице и младе жене вакцинишу од њега. Ова вакцинација ће смањити ризик од компликација за око 8 пута.
Надамо се да ћете након читања овог чланка имати основна сазнања о томе који су симптоми рака грлића материце, који су основни принципи лијечења ове патологије и како можете смањити ризик од развоја ове патологије. На крају крајева, брига о здрављу првенствено је задатак саме жене. И доктори - само асистенти и савезници у борби за здравље и живот жена.
15 постс
Статистике показују да је код малигних тумора код жена рак грлића материце на четвртом мјесту (након рака желуца, коже и дојке), ау погледу смртности је други. Појављује се у доби од 40-60 година, али се у посљедње вријеме рак грлића материце јавља код жена млађих од 40 година које су претрпјеле трудноћу.
Главни начини лечења рака грлића материце су хируршки и комбиновани, а други је најефикаснији. Зависност резултата од секвенце примене (пре или после операције) и начина фракционисања дозе није разјашњена. Обим илеалне лимфаденектомије, једна од фаза хистеректомије за Вертхеим, није клинички оправдан.
Употреба чисто хируршке методе у лечењу ове болести ограничена је само раним стадијумима болести, што се ретко виђа у клиничкој пракси.Обично се рак јавља у фази дубоке инвазије тумора у строму, што чини хируршку методу неефикасном.
Радиотерапија помаже да се избегне трауматизација која је својствена хируршкој методи, што је посебно важно за лечење болести код младих жена.
Међутим, ефикасност лечења болести не зависи само од коришћене методе, већ и од правовремене свеобухватне дијагнозе ове болести.
Дијагноза и лечење рака грлића материце ће се схематски дискутовати у даљем тексту.
Етиологија и патогенеза
У појави рака грлића материце придаје велики значај тзв основи болести, које укључују всегиперпластицхескиепротсесси у цервикса на: дискератосис (леукоплакију, акантопапилломатоз, еритхроплакиа), жлезде-мишићни хиперплазију (папиларни или фолликулиарнаиаерозииа, фоликуларни хипертрофија). Дисплазија се сматра преканцерозном болешћу. Почетна фаза је минимална дисплазија цервикалног епитела, у којој се абнормална пролиферација епителних ћелија јавља у доњој трећини епитела. У већини случајева, такве промене су спонтано реверзибилне и епител се враћа у нормалну, али озбиљнија дисплазија са ненормалном пролиферацијом, која покрива 2/3 дубине епитела, најчешће се развија у карцином ин ситу, где сви слојеви ћелија већ имају аномалну структуру. Након што ћелије рака пређу базалну мембрану и почну да се размножавају у строми органа, почиње инвазивни стадијум рака.
За преканцерозна обољења карактеристичне су атипичне пролиферације ткивних елемената, хронични ток, константност симптома, отпорност на конзервативне методе лијечења, рецидив након хируршке ексцизије.
Рак грлића материце најчешће се развија из епитела вагиналног дела цервикалног канала. С тим у вези, постоје два хистолошка облика - карцином сквамозних ћелија (царцинома планоцеллуларе) и гландуларни карцином (аденокарцином).
Класификација коју је предложио А. И. Серебров (1962) заснива се на генетском принципу, према којем прва група укључује рак епидерма, други - рак из Муллериан епитела, у трећем - рак из ембрионалних рудимента (Гартнеров курс). К. Епидермални рак се односи на кератинизацију, не-кератинизирајуће и слабо диференцирано. Из Муллер епитела долази до аденокарцинома или гландуларног-чврстог облика.
Наша земља је усвојила Међународну клиничко-анатомску класификацију рака грлића материце по фазама:
Фаза И: тумор је ограничен на цервикс,
а) тумор инфилтрира параметри с једне или обје стране, без одласка у здјелични зид (параметарска варијанта),
б) рак инфилтрира вагину без одласка у доњу трећину (вагинална варијанта),
ц) рак ендотела, који се котрља на телу материце (варијанта материце).
а) унилатерална или билатерална инфилтрација тумора зидова карлице, нема слободног јаза између тумора и здјеличног зида (ректална варијанта), код ректалног прегледа,
б) инфилтрација тумора доње трећине вагине (вагинална варијанта),
ц) изоловане метастазе у близини здјеличног зида са релативно малим примарним раком грлића матернице су палпиране (стадиј ИИИ - изоловане карличне метастазе).
а) тумор захвати мокраћну бешику, што је потврђено цистоскопском или фистулом (ИВ фаза - мокраћна бешика):
б) тумор расте у ректум (стадијум ИВ - ректум),
ц) тумор иде изван подручја карлице, постоје удаљене метастазе.
Године 1950. Међународни конгрес опстетричара и гинеколога укључио је "О" фазу у класификацију циркулацијског система - такозвану прединвазивну фазу рака (рак ин ситу). Морфолошки, ово је малигни процес сквамозног епитела грлића материце без инвазије у сусједне органе и ткива.Код рака ин ситу, промене се дешавају у ћелијама свих слојева епитела (поремећај положаја ћелија, губитак поларитета, хиперхроматоза нуклеуса, абнормални однос између језгра и цитоплазме, повећање броја митоза са атипичним ћелијама, промена облика и величине језгра). Модифицирани епител може упасти у жљездани слој и чак га замијенити, али никада не пролази кроз базалну мембрану. Ин ситу карцином се можда неће манифестовати дуго времена. Међутим, она може ући у фазу инфилтрације, дуго остати непромијењена и, коначно, спонтано може нестати. Цхасцхевсегопреинвазинни рак се детектује код жена са ерозијама, ендоцериоцитима, леукоплакијом. Посебно пажљиво је потребно направити дијагнозу током трудноће, када се рак епитела због хормонских утицаја може узети за рак. Посљедња класификација Међународне федерације опстетричара и гинеколога (ФИГО) из 1987. укључује мало различите фазе (види табелу бр. 1)
Табела бр. 1. Клиничка класификација карцинома грлића материце за прогнозу и избор терапије.
Карцином ин ситу, интраепителни канцер
Карцином строго ограничен на грлић материце (треба се занемарити ширење на тело материце)
Преклинички карцином (дијагностикован само микроскопски)
Минимална инвазија строме видљива у микроскопу
Микроскопске промене које се могу мерити (дубина инвазије није већа од 5 мм од базалне мембране, ширина у хоризонталном правцу није већа од 7 мм)
Промене су значајније него код ИА2, да би се изабрала метода лечења, потребно је регистровати промене у околним ткивима.
Карцином се шири изван цервикса, али не достиже зидове карличне шупљине, зидови вагине су укључени у процес, али се не шире до његове доње трећине.
Рак без експлицитног учешћа параметара
Рак са експлицитним учешћем параметрија
Рак се шири на зидове карлице, уз ректални преглед нема слободног простора између тумора и зида карлице, тумор захвата доњу трећину вагине, са укључивањем свих облика хидронефрозе или нефункционалног бубрега
Спреад на зидовима карлице
Шири се на зидове карлице, хидронефрозу и / или нефункционални бубрег
Карцином се шири изван мале карлице или утиче на слузокожу бешике или ректума (булозни едем сам по себи не служи као основа за класификацију тумора у фазу ИВ).
Ширење тумора на суседне органе
Ширење туморског ткива на удаљене органе
Рак грлића материце често (40-50% случајева) погађа вагину. Ширење тумора у вагину се одвија кроз лимфне жиле и контактну имплантацију. Тело материце је ретко под утицајем контактне имплантације. Често се посматра ширење процеса на параметарска влакна и регионалне лимфне чворове. Мокраћна бешика и ректум су захваћени углавном по континуитету. Цеви и јајници су такође ретко укључени у процес, а уретери су посебно ретко погођени.
ТНМ класификација
Основни задатак класификације према ТНМ систему је објективна процјена специфичности локалне, регионалне и удаљене метастазе рака грлића материце (као и других врста рака) за избор оптималног начина лијечења и успоређивање резултата лијечења постигнутих у различитим клиникама.
Т (тумор) - примарни тумор
Т1 - карцином, ограничен само цервиксом.
Тис - карцином ин ситу.
Т1а - претклинички инвазивни карцином.
Т1б - клинички инвазивни карцином.
Т2 - карцином који се шири изван грлића материце, али не досеже зидове карлице, или карцином који укључује вагиналне зидове у процесу тумора до доње трећине, без утицаја на потоње.
Т2а је карцином који се простире само на вагину или тело материце.
Т2б - карцином који инфилтрира параметри са или без учешћа вагине или тела материце у туморском процесу.
Т3 - карцином који се протеже до доње трећине вагине или досеже до зида карлице.
Т4 - карцином који се протеже изван карлице, или се протеже до бешике и ректума.
Н - регионални лимфни чворови
У нормалним условима тешко је проценити стање лимфних чворова, мада се нагло повећани и фиксирани инфилтрати могу палпирати на зидовима карлице са слободним простором између њих и тумора. Због тога су могуће две категорије: НКС + или НКС-.
Н2 - фиксни густи инфилтрати се палпирају на здјеличном зиду у присуству слободног простора између њих и тумора
М - дисталне метастазе
М0 - дисталне метастазе су одсутне.
Доступне су М1 - дисталне метастазе.
Табела бр. 2. Поређење клиничких и ТНМ класификација
Т3 НКС М0, Т1Н2М0, Т2аН2М0, Т2бН2М0
Т4 НКС М0, Т1б НКС М1, Т2а НКС М1, Т2б НКС М1, Т3 НКС М1, Т4 НКС М1
Клиника и манифестације
Клиничку манифестацију рака грлића материце карактерише класична тријада симптома: леукореја, бол и крварење. Истина, они су касни знакови и немају дијагностичку вредност. Нажалост, у раним фазама болести симптоми су веома лоши. Према А. И. Сереброву (1962), болови се јављају у 25-30% болесника, крварење: 55–60%, бол код 10–12% пацијената. Крварење код рака грлића материце може бити у облику малих излучевина или тешких: могу се појавити од незнатне повреде (испирање, тврда столица, унутрашњи преглед прстом или огледалом, коитус итд.). Такозвано контактно крварење је последица руптуре крхких крвних судова тумора. Када су некротична подручја одбачена, отварају се лимфне жиле и пукотине, што ће довести до пражњења водених или крвавих бијелаца, који имају изглед меса, без мириса или увреда.
Бол код рака грлића материце је касни симптом и указује на учешће у туморском процесу лимфних чворова и влакана карлице са формирањем инфилтрата који компримују нервне дебла и карлични плексус.
Локализација и природа бола су различити. Најчешће се пацијенти жале на бол у доњем дијелу леђа, доњем абдомену, у сакруму и ректуму. Када се тумор инфилтрира у зидове карлице, може се појавити бол у доњим екстремитетима.
Бол, крварење и бол код рака грлића материце су постојани и трајни. Када тумор клија у бешику или ректуму, појављује се клиничка слика ових органа (дизурија, уринарни поремећај, цријевна атонија, констипација, крв у урину и фецесу, фистула).
Упркос чињеници да су малигни тумори грлића материце доступни за визуелну контролу, око 70% пацијената је примљено у болнице са стадијумом ИИ и ИИИ стадијума туморског процеса. Узроци занемаривања болести у неким случајевима су последица недостатка одговарајуће онколошке припреме неких од њих.
Дијагноза рака грлића материце у почетним фазама је веома тешка. Пацијенти са сумњом на тумор треба да буду под надзором лекара и периодично прегледани од стране гинеколога. Комплекс клиничког прегледа оболелих од рака грлића материце укључује тест крви, бимануални вагинални преглед, преглед огледала, ректално-абдоминални и ректо-вагинални преглед, дијагностичке тестове, колпоскопију, вагиналне брисеве и биопсију.
За мање трауматизованог тумора, А.И. Серебров (1962) препоручује да се вагинални преглед изводи са једним кажипрстом. У почетним стадијима рака могуће је испитати инфилтрацију (очвршћавање) без јасних граница, ригидност цервикса. У каснијим фазама одређује се облик тумора (егзофитни, ендофитни, мјешовити, улцеративни), покретљивост матернице, стање привјесака, зидови вагине, циркулацијско ткиво и подручје сусједних органа (ректум и мокраћна бешика). 1962), даје 58,3% погрешних дијагноза.
У случајевима када се цервикс осећа непромењеним на додир, вагинални бимануални преглед треба допунити прегледом са огледалима. То вам омогућава да одредите тип тумора.Егзофитни тумор има боју купуса, прекривен је тамним корама (подручја распада) и крвари чак и лаганим додиром. Цервикс тумора је густа, натечена, тамно љубичаста слузокожа са мрежом малих, лако крварећих судова. Са распадом тумора се формирају.
Проучавање огледала је од посебног значаја у раним фазама болести, док се могу видети ерозија, нодуларни и папиларни растови. Инспекција огледалима, према А. И. Сереброву, смањује проценат дијагностичких грешака на 12.
Ректални преглед омогућава да се утврди стање сакротериничних лигамената, степен укључености у туморски процес ректума (инфилтрација зидова, фиксација црева и тумора).
За рано откривање рака и преканцерозних стања, веома вриједан сцоп је веома вриједна студија. Оптички систем који је дизајнирао Гинселман 1925. омогућава нам да размотримо захваћено подручје женских полних органа повећањем од 10-15 пута. У нашој земљи се користе бинокуларни колпоскопи. Колпоскопи су тренутно увећани 200 пута. Више је корисно да се колпоскопија обавља пристајањем и другим студијама које узрокују крварење. Колпоскопија омогућава разликовање нормалне слузокоже и ектопије слузокоже цервикалног канала, зоне трансформације, основе леукоплакије, леукоплакије, формирање поља. Колпоскопија вам омогућава да поставите исправну дијагнозу у 70-80% случајева (Сцхмитт, 1959).
Међу великим бројем дијагностичких тестова (Хробак стробе, Схаба-Дасха, Сиредаи пријем), Сцхиллер-ов тест (1928) добио је највеће признање. Састоји се од наношења памучног штапића умоченог у растресити раствор на цервикс. Истовремено, нормалан епител слузнице је обојен тамно смеђом бојом, а ерозија, леукоплакија, хиперкератоза, карциноматозни епител не перципирају бојење и појављују се бледа места са јасним границама на тамно браон позадини. Сцхиллер-ов узорак се препоручује да се изведе пре биопсије, а биопсија преузета из негативних места јода.
Биопсија је у свим случајевима кључна дијагностичка метода. Омогућава не само да се открије хистолошка структура тумора, већ и да се одреди степен малигности процеса, инфекција тумора, реакција околних здравих ткива. Поновљене биопсије током радиотерапије могу одредити ефикасност методе. У случајевима сумњивог на рак, биопсија узета из комада тумора треба да садржи здраво ткиво (да би се одредила инфилтрација). У клинички очигледним случајевима, студија се спроводи како би се одредила хистолошка структура тумора, па је довољно да се са цонхотомом узме комад тумора без здравих ткива.
За рану дијагнозу рака грлића материце широко се користи цитолошка метода - испитивање вагиналних бриса. Предложене су многе различите методе за добијање епителних ћелија које су одбачене од површине тумора и њихово бојење (К. А. Петровскаиа и Иу. Г. Ковал, 1952, Е.И. Ставскаиа, 1952, Фриедман 1950, Лајос, Пули, 1951, итд.) . Проучавање вагиналних бриса има велику практичну вредност и, према многим ауторима (Е. Л. Лернер, 1950, В. А. Манделстам, 1950, А. И. Серебров, 1962, и др.), Омогућава успостављање тачне дијагнозе у 90. 96% случајева.
Лијечење ерозија, леукоплакија и еритроплаката, ендоцервицитиса, кондилома и цицатрициал деформитета, који доприносе настанку пролиферативних процеса у цервиксу, морају бити радикални. Изводи се дијато-ексцизијом или диатермококагулацијом, као и хируршким путем (ампутација грлића материце) и зрачењем.
Препоручује се употреба дијатермокоагулације у случају површинске леукоплакије и еритроплакије, десквамативне ерозије отпорне на лекове.
Диатермокоагулација и диатермоксионија не би требало да се обављају током трудноће и акутних инфламаторних процеса у женским гениталним органима.Диатермокоагулација се обично одвија без крви. Краста формирана на месту коагулације нестаје за 2 недеље, а потпуни опоравак наступа за 5-6 недеља.
Са постпарталним деформитетима грлића материце, присуством ектропонске слузнице, улцерацијама, ожиљцима, ако није приказана дијатермокоагулација, може се применити хируршко лечење. Од многих пластичних операција, операција Стурмдорф се најчешће изводи.
Између радиоактивних метода прописана је интракавитарна терапија. Апликатор са извором зрачења (радијум или кобалт) се доводи у захваћено подручје и фиксира вагиналном тампонадом. У зависности од снаге извора, експозиција је подешена тако да је доза на слузници 1500-2000 задовољна. Чешће, ова доза је довољна да уништи вишак ткива, нестанак инфилтрације малих ћелија без изражених реакција зрачења из здравих оближњих органа и ткива.
Висока ефикасност лечења преканцерозних болести довела је до широке примене ових метода широм света (М.М. Абрамова, 1953, М.Г. Арсен'ева, 1953, А.И. Серебров, 1962, Цацхман, 1945, и др.).
Пре интракавитарног зрачења, пацијенти 2-3 пута дневно производе раствор за дезинфекцију шприцом (риванол или калијум перманганат). Тумор се третира отопином антибиотика. Цријево се чисти клистиром, мокраћна бешика се празни, а за сузбијање бола прописују се супозиторији са белладонном или морфином. Тампонада вагине, која је неопходна за фиксирање извора зрачења, направљена је тако да се осигура излучивање материчне шупљине. У супротном, могу постојати компликације (пиометрит).
Излагање током интракавитарне радиотерапије је 24–48 сати, током којих је пацијенту додељен строг лежај у посебном тзв. Интракавитарне примене се понављају након 3–7 дана, у просеку 4–5 пута, у зависности од стадијума болести и потребне фокалне дозе.
Године 1938. Тод и Мередитх предложили су израчунавање доза радиотерапије за рак грлића материце у два условно прихваћена подручја, тачке А и Б, који се налазе на нивоу унутрашњег оса. Тачка А се налази 2 цм изнад латералног форникса вагине и 2 цм бочна оси средњег канала материце, тј. Приближно на пресеку материчне артерије са уретером. Тачка се налази на истом нивоу и 5 цм од оси материце, тј. У зони бочних подела параметарске ћелије и лимфних чворова здјеличне бочне стијенке.
Знајући дозу у овим тачкама, можете имати идеју о дистрибуцији енергије зрачења у карлици. Укупна фокална доза за време интракавитарног зрачења у подручју од 7.000 рад, у трећој фази - 7500–8000 рад.
У овом случају, доза у региону тачака Б је једнака: у фази 1 - 1200–1300 Драго ми је, у фази ИИ - 1500–1600 ми је драго, у фази ИИИ - 1700–1800 ми је драго.
Израчунавање доза током интракавитарног зрачења врши се према математичким табелама, које су саставили В. А. Петров (1955), В. П. Тобилевицх и А. А. Габелова (1952), А. И. Схраменко (1965). Међутим, ове табеле вам омогућавају да одредите дозу у тачкама А и Влисх приближно.
Сада је утврђено да је комбиновани метод лечења рака грлића материце најефикаснији. Према већини клиничара, у првој фази болести, хируршко лијечење са накнадном радиотерапијом треба да укључује:
1. Пацијенти млађи од 30-35 година у којима се туморски процес одвија највише малигно. Употреба једне терапије зрачењем у овим случајевима је неприкладна, јер се стенозе и стриктуре јављају са накнадним формирањем ексорзија, чирева, колпитиса.
2. Пацијенти са радиоревизионим, тних облицима рака.
3. Пацијенти са рецидивом након радиотерапије (у фази 1 болести).
4. Пацијенти са деформитетима, атрофијом, вагиналном стенозом, атрезијом.
5. Пацијенти са раком грлића материце у комбинацији са привидним туморима и хроничним салпингоопхоритисом.У ИИ стадијуму болести (гранична у смислу операбилности) треба спровести повољну терапију.
У ИИИ и ИВ стадијуму индицирана је само радиотерапија. Тако, како пише А. И. Серебров (1962), “. Може се сматрати да је употреба енергије зрачења рака грлића материце немогуће лечити, то јест, за већину пацијената овај метод лечења је једини радикалан.
Радиотерапија се може спровести у преоперативном или постоперативном третману. Основни принцип хируршког лечења треба да буде радикална природа операције.
"Мали рак захтева велике, и велике - најчешће, без или само мале палијативне операције"
Продужена екстирпација материце, уклањањем целулозе и лимфних чворова (панхистеректомија) може се вршити абдоминалним и вагиналним методама. Трбушни пут је практичнији, јер ствара слободан приступ до тумора и лимфних чворова који се налазе дуж главних крвних судова. Пошто су регионални лимфни чворови често погођени чак иу првој фази болести, морају бити уклоњени заједно са влакнима здјелице.
Радиотерапија за рак грлића материце је комбинација интракавитарног и удаљеног зрачења. Интракавитарна техника омогућава да се радиоактивни лекови доведу директно у примарни тумор и створе доза неопходна за њено потпуно уништење.
Даљинско зрачење се користи за утицање на подручје регионалних метастаза на инфилтрате у параметарском влакну.
Контраиндикације за радијациону терапију су малформације спољашњих гениталних органа, атресија, вагинална стеноза, оптерећени гнојно-инфламаторни процеси у привицима, трудноћа, ожиљци на кожи која се озрачују, леукопенија (мање од 3.000 леукоцита на 1 мм), кардиоваскуларне болести у стању декомпензације , акутни хепатитис, нефросонефритис, генерализација туморског процеса, кахексија.
Прије радиотерапије, сваки пацијент мора проћи детаљан клинички преглед. Потребно је разјаснити обим туморског процеса, стање параметарског ткива и карличних лимфних чворова, одредити положај материце у односу на карличне органе и средњу осу, одредити дубину тумора, довести његову пројекцију на кожу, направити попречни пресек на нивоу тумора са мапом изодозе, према прихватљив план третмана.
У случајевима када се средња оса материце поклапа са средњом осом карлице. Имајући то у виду, мора се имати на уму да се стадијум ИИ и ИИИ болести материце помера у страну, у којој се налази инфилтрација. параметриум. Стога, расподела дозе у карлици варира. Према А.А. Стаикевичу, када је материца помакнута 2 цм улијево, доза на десној точки се смањује на 50%, ау точки Б на 58%. Истовремено, доза у левој тачки повећана је за 295%, ау тачки Б до 176%. Померање материце спреда или постериорно доводи до повећања дозе на стражњем зиду бешике или предњег зида равне линије, за 168–450 и 215–240%. Стога, приликом одређивања дозе, тачка А се мора сматрати мобилном.
Ако одредите положај тачака А на удаљености од 2 цм од радиоактивних лекова који се уносе у материцу (која се контролише радиографијом), у зависности од померања материце, они заузимају различит положај у карлици, док је положај тачака Б константан - 5 цм од миддле питцхер.
У одсуству радиоактивних лекова, интравагинално зрачење се може спровести на апаратима за рендгенску терапију у близини фокуса. Међутим, овај метод је ефикасан само у егзофитним облицима рака грлића материце 1. Код карцинома цервикалног канала и ендофитне форме није индицирана трансвагинална радиотерапија.
Пошто се при интракавитарном зрачењу брзина дозе на удаљеностима које су најближе извору нагло смањују, подручје тачака се озрачује у недовољним дозама. Стога, да би се утицало на зону регионалне метастазе и инфилтрате у параметралну целулозу, користи се даљинско зрачење, које се може извршити на бетатронима, линеарним акцелераторима и статичким или ротационим методама на бази гама.
Даљинско зрачење се одвија у данима без интракавитарног зрачења. Расподела енергије зрачења у малој карлици зависи од броја и локације поља зрачења у односу на средину тела. Најчешће се зрачење врши из четири поља (два илеална и два сакрална) са правим правцем зрачења према хоризонталној равни, а поља зрачења треба да се налазе на растојању од 2-3 цм од средње линије тела. Истовремено, сноп зрачења прелази у зоне тачака Б, искључујући средњи део тела и главу бутине. Третман се изводи на такав начин да се десни или десни сакрални поља озрачују један дан, а лева или лева сакрална поља су озрачена. Доза изложености на кожи сваког поља треба да се израчуна тако да у тачки делимичне дозе буде 200-250 ппм.Недељна фокална доза са комбинацијом интракавитарног и даљинског зрачења треба да буде између 2000-230 Урад на тачкама А и 1000-11100 срећним у тачкама Б.
У стадију 1 рака грлића материце, повољна расподела енергије зрачења у области тумора се постиже озрачивањем четири поља од 5 к 12 цм, а висина поља од 12 цм (доња граница на горњој ивици кануса) омогућава укључивање регионалних лимфних чворова првог реда у зону зрачења. Ширина поља од 5 цм довољна је за озрачивање подручја тачака Б, искључујући средњи део тела и главу бутина.
У стадију 1 рака, фокална доза на тачкама треба да буде 3500-3700 срећна, а на тачкама А - 900–1000 срећна. Ово се постиже са дозом на кожи сваког од четири поља која су задовољна.
Код ИИ и ИИИ стадијума рака грлића материце, пожељно је зрачити поља 6к16 цм, унутрашња граница поља не сме бити ближа од 2,5 - 3 цм од средишње линије тела. Таква ширина поља омогућава да се доза од 48% доведе у зону тачака А, а тачке Б до 100%. Органи смјештени у средњој линији тијела чине 20-30% дозе. . Висина поља од 16 цм (доња граница на нивоу горњег руба нагиба) омогућава да се у зрачење укључи читава зона регионалних метастаза са лимфним чворовима другог реда. Стога, када постоји сумња на метастазе у пара-аортним лимфним чворовима, поља зрачења треба да буду постављена под углом један према другом, тако да је горња ивица поља на удаљености од 1 цм, а доња ивица је 3 цм од средње линије. У стадијуму ИИИ стадијума, фокална доза у тачкама Б треба да буде 4,500–5,000 задовољна, иб бодова А - 2.000-2.300. Ово се постиже са дозом од 4.800 - 5.000 рад на кожи сваког поља зрачења.
У комбинованој радиотерапији за рак грлића материце, апсорбоване дозе у тачкама А и Б од интракавитарног и удаљеног зрачења треба сумирати.
Клиничка опажања (А. В. Козлова, 1970, К. Н. Костромина, 1964 и др.) Показују да су те дозе довољне за уништење примарног тумора, инфилтрате у параметар ткива и метастазе лимфних чворова.
Комбинована терапија зрачењем не би требало да пређе 8-9 недеља. Узроци неправилног ритма могу бити радијациони ректитис, циститис, хипертензија, дефекти срца, тромбофлебитис, општа реакција зрачења, леукопенија (испод 3000 у 1 мм).
У смислу само-третмана, даљинско излагање се проводи у случајевима гдје, због преваленције процеса, интракавитарно зрачење није могуће. Код таквих пацијената, даљинско зрачење треба да обезбеди потребну дозу и за примарни тумор и за параметарске или лимфогене зоне метастаза.
Зрачење се врши са 4-5 поља, чије су димензије подешене у зависности од степена ширења процеса (6к16 и 8к16 цм). Са дозом изложености од 4000-4500 П на кожи сваког поља, доза од 7,000-7,500 рад се ствара у центру карлице, а 4.500–5.000 у латералним деловима карлице. —5 погледа на средњу линију тела са угловима нагиба снопа зрачења 35-40 ° према хоризонталној равни У овом случају, кривуље изодозе се налазе у предњем и задњем правцу у облику елипсе.
У случају појаве инфилтрата у параметарском влакну, зрачење се постиже повољном расподелом дозе, а углови нагиба зрака су 60 ". У овом случају, поља доза су издужена у бочним правцима и сва параметарска целулоза је равномерно
Употреба обликованих блокова са раздвајањем оловних сита значајно је повећала ефикасност даљинске гама терапије. Зрачење се врши са два супротна поља димензија 15к15 и 17к18 цм, одвојена оловним блоковима. Величине и облик дијела се одређују на основу поља доза које ствара интракавитарни извор зрачења. Дебљина оловног блока мора бити таква да је доза у тачки А 3-4 пута мања него код колица с котачима Б. Да би се то постигло, довољно је користити блок од 6 цм као крњи конус, који има геометријски трансформисану форму на бази 50% изодозе добијене интрацавитари иррадиатион.
Приликом лечења рецидива и метастаза рака грлића материце, треба узети у обзир да се најчешће јављају рецидиви у параметарској, параректалној и паравесикалној целулози карлице, као иу култу вагине. Метастазе рака грлића материце налазе се у региону илијачних лимфних чворова.
Даљинска радиотерапија се може примијенити тек након прецизирања локализације туморског процеса (лимфографија, рендген, бимануални преглед). Пошто пацијенти са рецидивима и метастазама већ имају радијационе промене у органима и ткивима карлице након првог циклуса радиотерапије, зрачење треба вршити узимајући у обзир максимално очување околног здравог ткива. Локација поља за озрачивање не треба да понавља први курс зрачења. Најчешће се користе илеално-препонска и латерална поља. Дневна фокална доза је 200-250. Узимајући у обзир радиорези- стичност рекурентних метастаза током поновљеног терапије зрачењем, фокална доза се повећава до 6000–6500 рад. Успех терапије зрачењем зависи како од начина излагања тако и од општег стања пацијента, величине и локализације рецидива, метастаза и стања околних ткива и органа.
Искуство антиканцерогене борбе широм света показује да је значајан успех у лечењу малигних неоплазми постигнут само у вези са побољшањем терапијских метода, али и као резултат откривања болести у раним фазама развоја. Дијагностиковање почетних облика рака грлића материце помаже да се смањи морталитет. Смањење инциденције постиже се третирањем позадине и преканцерозних процеса (то се јасно види на примеру чињенице да је инциденција рака прешла са 2. места на 4. место међу женским малигним туморима).
Систем масовних испитивања (у СССР-у и Русији - лекарски преглед), омогућава идентификацију само 8 - 10% свих пацијената. Тренутно се користи цитолошки скрининг и двостепени систем за идентификацију цервикалне патологије.
Главни задатак цитолошког скрининга је да се у фази иницијалног прегледа болесника за које се сумња да имају рак грлића матернице идентификују, како би се потом подвргли дубинском прегледу користећи високо ефикасне дијагностичке методе, укључујући све горе наведене методе у одјељку Дијагноза.
Шта је рак грлића материце?
Рак грлића материце је прогресивни тумор који погађа подручје које директно повезује материцу и вагину.
Ова болест се дијагностикује код жена свих репродуктивних година, међутим, жене старости 35-60 година су више подложне појави малигног тумора.
Случајеви рака грлића материце у ранијим и каснијим годинама су веома ретки.
Процес почетка болести је дуготрајан, обично му претходи преканцерозна стања, која, ако их пронађу, захтијевају стално праћење тренутног стања пацијента како би се спријечио развој малигног тумора.
Пре свега, то је дисплазија - абнормална промена ћелија на површини цервикалног епитела.
Ова болест може бити потпуно асимптоматска, па се дијагностицира благовременим тестирањем. Потпуни прелазак преканцерозног стања у малигни тумор траје од 2 до 15 година.
Дисплазија је у потпуности изложена третману, што помаже да се ризик од развоја рака на позорници смањи на минимум.
Малигни тумори цервикса имају два типа:
Карцином сквамозних ћелија. Овај тип тумора је најчешћи (85-90% случајева). У току болести обично се јављају следеће фазе:
Незрела форма (ниско диференцирани карцином сквамозних ћелија). Нови растови тек почињу да се манифестују. Ова фаза је углавном асимптоматска, па се у ријетким случајевима открива.
Интермедиате форм . У овој фази постоји активна промена у облику и величини цервикалних епителних ћелија. Најчешће се болест дијагностикује у том периоду.
Матуре форм . Ћелије рака почињу делити убрзано, што доводи до потпуне кератинизације епитела.
Аденокарцином или рак жлезда. Болест настаје из епителијума жлезданих ћелија и много је рјеђа од карцинома плочастих станица (10-15% случајева). Углавном се јавља у пост-климатском периоду.
Узроци рака грлића материце
У апсолутној већини случајева главни узрок рака је ингестија хуманог папилома вируса (ХПВ).
Постоји много типова ХПВ вируса, али то је 16 и 18 које утичу на тип тумора који се манифестује. Последица инфекције типом 16 је карцином сквамозних ћелија, а тип 18 узрокује развој аденокарцинома.
Прелазак у стадијум карцинома настаје када је канцерогени вирус присутан у телу дуже време, а ХПВ тест даје позитиван резултат неколико година након прве детекције.
Вероватноћа да се вирус развије у рак је висок, али не и савршен: често се примарни вирус неутралише одбрамбеним системом тела, а настали преканцерозни услови се ефикасно лече благовременим откривањем.
Инфекција се јавља само у случајевима када је слузница здраве особе у директном контакту са слузокожом инфицираном ХПВ-ом. Пре свега, то се дешава током незаштићеног секса.
Папилома је у стању да буде у мушком телу, без изазивања било каквих већих промена, док је човек потенцијални носилац вируса.
Вирус се лако може наћи у људском организму, али његов ризик од развоја у болест значајно се повећава у интеракцији са следећим факторима:
1 Болести у позадини. То су псеудоерозија и истинска ерозија, леукоплакија, цервикални полипи и друге болести. Покренута и пребачена у хроничну форму болести, која није подложна третману, стварају повољне услове за развој рака.
2 Смањен имунитет. Смањена функција имунитета узрокује да тело престане да се бори против вируса, дозвољавајући инфекцији да се развије.
3 Пушење. Пушење, као и узимање алкохола у нерегуларним дозама, негативно утиче на имуни систем. Ризик од појаве болести повезаних са раком код жена које пуше је удвостручен.
4 Хередити. Доказано је да присуство болести у ужој породици заиста формира тенденцију појаве тумора.Наравно, ова чињеница не даје апсолутну гаранцију да ће се рак дефинитивно развити. Жене са генетском предиспозицијом су подложније канцерогеним вирусима.
5 Сувише честа промена сексуалних партнера, као и рани сексуални живот. Усклађеност са културом сексуалног живота омогућава смањење вероватноће инфекције ХПВ-ом. Ако жена нема сталног сексуалног партнера, онда је неопходна употреба контрацептивних средстава.
6 Чести стрес. Абнормалне промене у ћелијама, укључујући и оне које доводе до развоја рака, изазивају трајне преоптерећења нерва.
7 Малнутриција. Када велика количина масноће и холестерола уђе у организам, постоји недостатак витамина, због чега обрана слаби.
Главни симптоми рака грлића материце
Тешкоћа откривања раних онколошких болести лежи у чињеници да за већину пацијената примарни симптоми једноставно нису примјетни, јер су релативне и прилично нејасне природе. Штавише, током гинеколошких прегледа, тумор у његовој незрелој форми може се заменити са псеудоерозијом.
Потребно је прибјећи дијагнози, ако примијетите сљедеће симптоме:
Промене у току менструације : повећава се предменструални бол, исцрпљеност постаје обилна, а менструација траје дуже него обично.
Споттинг . Обично се манифестује током или након односа. То је узроковано чињеницом да је подручје епитела са оштећеним ћелијама веома рањиво, те стога крваре након механичких оштећења.
Болност током сексуалног односа .
Пуно воденог пражњења . Појава јасних секрета, понекад са жућкастим нијансама, услед дезинтеграције лимфних ћелија у цервиксу. У каснијим фазама излучивања може се стећи оштар задах. 
У другој фази гинеколошког тумора почињу да се јављају видљиви знаци:
Нагли бол . Када тумор расте, може да изврши притисак на оближње нервне завршетке, као и на унутрашње органе (ректум, бешику). Због тога се болни осећаји манифестују у лумбалном и сакралном подручју иу доњем абдомену. По себи, цервикс има минималну количину нервних завршетака, тако да нема бола у њој.
Проблеми са пражњењем и мокрењем . Понављају се због притиска тумора. Жене које пате од рака грлића материце, често примећују појаву затвора и компликованог излучивања урина. Иначе, мокрење се може убрзати. Ово је знак да се упале бешике и бубрега јављају истовремено. Крвава нечистоћа може бити видљива иу урину.
Опште погоршање . У другој фази слабија, поспаност, недостатак апетита, нагли губитак тежине су опипљивији.
Отекле и упале лимфни чворови .
Дијагноза и лечење рака грлића материце
Примарна дијагноза почиње гинеколошким прегледом уз коришћење огледала. Након тога, пацијенту се одузима мрље за цитолошки преглед, током којих се станице рака траже помоћу технике повећања.
Такође се користи у медицинској пракси колпоскопија - Ово је и једноставан преглед слузнице цервикса и преглед уз помоћ решења идентификатора, што омогућава да се открије присуство промењеног епитела. Ултразвук и томографија могу се додати испитивању.
Који тип третмана ће тумор бити подложан зависи од његове фазе, типа и локације на грлићу материце.
Често се користи комбиновани третман, укључујући хирургију, зрачење и хемотерапију.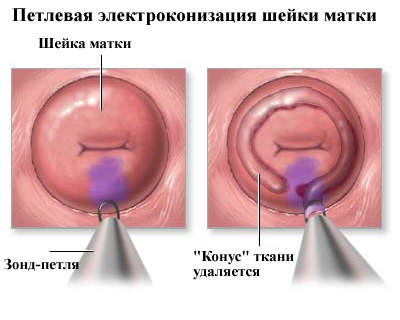
Циљ третмана је потпуно уклањање малигног тумора и подручја захваћених њиме, тако да се у неким тешким случајевима материца, грлић материце и оближња ткива (укључујући јајнике) могу потпуно уклонити ако се станице рака преселе у њих.
У раним фазама болести се користи елецтросциссион лооп.
Ова операција се изводи под локалном анестезијом. Петља уклања патолошки фокус без утицаја на друга ткива.
Постоперативни период траје око месец дана, у овом тренутку искључени су туширање, секс и прекомерни физички напори.
Рак грлића материце и трудноћа
Нажалост, врло често жене нађу времена да посјете гинеколошку клинику само када сазнају за појаву трудноће. Током прегледа може се открити развојни онколошки процес.
Ако је тумор откривен у другом или трећем тромјесечју, лијечник прописује очување трудноће упућивањем на царски рез. Током операције могуће је и потпуно уклањање материце.
Одлука специјалисте са дијагнозом тумора у првом тромесечју не мора увијек бити у корист дјетета. Ризик гестације када се открије онколошка болест је да сама трудноћа може изазвати кризу имуног система, што може довести до озбиљних компликација.
Што се тиче жена које су лечене од рака грлића материце, могућност добијања детета зависи од тога колико су снажно утицали унутрашњи органи.
Због тога је пожељно да се болест идентификује у првом облику, што омогућава спровођење лакших хируршких интервенција које су компатибилне са каснијом трудноћом и успешном испоруком.
""


