10% трудноћа и порода су праћени феталном хипоксијом. Медицина је проучавала ову патологију, способна је да идентификује и елиминише хипоксију, али, нажалост, број случајева патологије се не смањује. Опстетричари ово патолошко стање рангирају као озбиљан узрок морбидитета и морталитета нерођене бебе и новорођенчади у првој седмици живота.
Фетална хипоксија током трудноће развија се полако са недостатком кисеоника у организму, или брзо, ако се постељица исцрпи. Патологија се конвенционално дели на два типа - акутну и хроничну хипоксију фетуса.

Знакови и симптоми феталне хипоксије
Ако се патологија развије у раној фази, не могу се појавити симптоми. У овом тренутку, мајка ће се осјећати нормално. У касној трудноћи, обратите пажњу на покретљивост фетуса. Препознајте хипоксију може, фиксирајући учесталост кретања детета. Око десет пута дневно, дете почиње да се креће у материци неколико минута, а затим опада 1-2 сата. Смањена покретљивост је симптом слабог снабдевања организма кисеоником. Током погоршања недостатка кисеоника, беба у материци не може да се помера, пошто су ћелије тела исцрпљене.
У другој половини периода трудноће, дијете има откуцаје срца кроз трбушну шупљину помоћу акушерског стетоскопа. Ако се рутински прегледи обављају редовно, онда је лекар у раној фази у могућности да одреди симптоме феталне хипоксије и препише неопходан третман. Знакови почетне феталне хипоксије укључују:
- тахикардија (преко 160 откуцаја у минути) или брадикардија (испод 120 откуцаја у минути),
- смањење варијабилности срчане фреквенције,
- монотонија ритма
- слабљење реакције на функционалне тестове,
- лате децелератионс.
Други индиректни симптом феталне хипоксије: ако трудница почне пребрзо да љушти постељицу. Преурањено сазревање се такође односи на такве симптоме.
Патолошки симптоми код жена се јављају у 35-36 недељи трудноће. Оне укључују:
- депресија
- честа несаница,
- умор
- умор
- честа мучнина.
Након 36 недеља се често јавља поремећени притисак, као и проблеми са органима слуха и вида.
Ако се хипоксија настави после 35-36 недеља трудноће, патологија постаје хронична.
Акутна и хронична фетална хипоксија
Ако се хипоксија развија постепено, онда говоримо о кроничном недостатку кисеоника. Хронична хипоксија фетуса појављује се само када носите дете.
Понекад се изненада јави недостатак кисеоника. Ово стање је карактеристично за порођај и назива се акутна хипоксија фетуса. Акутна хипоксија настаје због:
- продужени рад,
- слаба радна активност
- руптура материце
- преурањена абрупција плаценте,
- увијање бебе пупчаном врпцом или повезивање пупчане врпце,
- неправилно приказивање.
Патолошка стања која нису везана за трудноћу и порођај
- кардиоваскуларне болести:
- дефекти срца,
- хипертензија
- респираторне болести:
- хронични бронхитис,
- емфизем,
- бронхијална астма.
- болести бубрега:
- хронично затајење бубрега
- амилоидоза.
- метаболички поремећаји:
- дијабетес.
- болести које се јављају:
- велики губитак крви,
- тешка интоксикација
- шок
Поремећај фетално-плацентног протока крви
Ова група обухвата патолошка стања која су директно повезана са трудноћом, која у једном или другом степену могу изазвати поремећени проток крви:
- рана и касна гестоза,
- претња превременог рођења,
- прерано одвајање нормално лоциране постељице,
- поновна трудноћа
- абнормално везивање плаценте,
- вишеструка трудноћа.
Последице феталне хипоксије
Прогноза компликација се одређује према Апгар-овом боду за статус новорођенчета. Ако је одмах након рођења стање детета процијењено на 4-6 бодова, ау 5. минути на 8-10, онда су посљедице умјерене. Ако су Апгар-ови резултати мањи, посљедице су озбиљне. Што значи:
- неуролошки поремећаји
- хиперактивност,
- ментална ретардација или физички развој,
- ментална и говорна патологија.
У случају дијагнозе хипоксије код дјетета након рођења, потребна је помоћ неуропатолога, ау будућности - дјечјег психолога и логопеда.
Третман феталне хипоксије
Лечење хипоксије укључује именовање следећих лекова:
- лекови који смањују контрактилност материце:
- но-схпа
- брикет,
- гинипрал,
- свеће са папаверилом.
- лекови који обнављају крвоток:
- звона,
- аспирин.
- лекови који побољшавају пропустљивост ћелија за кисеоник:
- липостабил
- Ессентиале-Форте.
- лекови за смањење метаболизма:
- глукоза,
- витамин Е,
- аскорбинска, глутаминска киселина.
Третман који има за циљ повећање феталне оксигенације, побољшање утероплаценталне циркулације и нормализацију метаболичких процеса фетуса, спроводи се у болници или амбулантно.
Третман феталне хипоксије укључује:
- УВ зрачење
- индуктомемија или дијатермија парареналног региона,
- интравенозне инфузије глукозе са кокарбоксилазом и аскорбинском киселином,
- терапија кисеоником,
- гутањем (интравенозно у болници) трентал, б-адреномиметици.
У случају знакова акутне хипоксије фетуса неопходна је хитна хоспитализација труднице и хитно лечење феталне хипоксије током транспорта. У акутној феталној хипоксији, инхалација 20-30 минута влажне 60% мешавине кисеоника и ваздуха са истовременом интравенском применом код жене од 50 мл 40% раствора глукозе са 300 мг аскорбинске киселине, као и 1 мл 10% раствора кордиамина, повољно делује. Кордиамин се убризгава субкутано или интрамускуларно (2 мл).
Инхалација смеше кисеоника и ваздуха се користи након претходне интравенске примене код жена са спазмолитиком или б-адренергичким миметицима. Поред тога, интравенска примена 2-4 мл 1% раствора сигетина и 20-40 мл 20% раствора глукозе, кокарбоксилаза (100 мг интрамускуларно или интравенски) помаже
У случају појаве акутне феталне хипоксије током порођаја, узроци овог патолошког стања су елиминисани. У исто време, горе поменути третман се изводи, поред тога, 100 мл 5% раствора натријум бикарбоната и затим 100 мл 10% раствора глукозе се убризгава интравенозно на почетку испоруке.
Шта је хипоксија и зашто се појављује?
Доктори хипоксију називају таквим стањем тела од мрвица, у којима се њена ткива и органи снабдевају кисеоником није довољно. У исто време, обратите пажњу - ово патолошко стање бебе никада није самостална болест, већ само пратећи што - или неки други феномен патологије.
Истовремено, такве патологије могу бити веома различите - и са стране будуће мајке и са стране будуће бебе. Иако је у већини случајева узрок феталне хипоксије посебно матерналне болести. Има их доста, али доктори свеједно разликују неколико главних група:
Постоји неколико типова анемије, међу којима је најчешћа анемија гвожђа.У овом случају, ако трудница пати од ове болести, поремећена је нормална функција црвених крвних зрнаца и, као резултат, кисик у различитим ткивима и органима не тече у правој количини.
И зато што је матерински организам такође потпуно и потпуно одговоран за обезбеђивање бебиног тела, ћелије и мрвице бебе такође не добијају кисеоник који им је потребан за нормалан развој и функционисање. Излази типичан затворени круг - мајка је болесна, а то значи да је и беба болесна.
- Различите болести кардиоваскуларног система
У овом случају, ако трудница пати од стечених или конгениталних дефеката срца или васкуларног система, онда је велика могућност да ће због прецијењеног оптерећења током трудноће настати недостатак циркулације. Оно што се даље дешава је лако погодити. Ако недостаје циркулација крви, беба добија најмање кисеоника него што му је потребно. И што је израженији тај недостатак, јача ће мрвица од хипоксије.
У овом случају, ако трудница пати од болести кардиоваскуларног система, као што су астма, стечени бронхитис и други, трудноћа може изазвати и њихово погоршање. А погоршање ће заузврат имати веома лош утицај на ток трудноће.
У већини сличних случајева, будућа мајка развија тако гадан феномен као што је респираторни недостатак. И то стање не само да доноси неугодност дами, већ има и веома лош учинак на стање мрвица. Због недостатка респираторних органа, врло брзо се развија тзв. Хипоксија ткива и органа. Али запамтите, већ смо рекли да су организми мајке и бебе директно повезани једни с другима? А то значи да бебино тело пати од хипоксије колико и код маме.
- Болести бубрега и шећерна болест
Будуће мајке које пате од слатког дијабетеса и разних болести бубрега нису у најмањој опасности од развоја хипоксије у мрвици хипоксије. Истовремено, то је стварно нереално предвидјети унапријед, стога гинеколози то раде врло пажљиво, посебно труднице.
Понекад је узрок развоја хипоксије код будуће бебе различита кршења плацентног протока крви. Околности за развој таквог кршења су такође доста:
У овом случају, ако беба не излази на видело у догледно време, постељица престаје да обавља своје функције у потпуности. Па, поред тога, иста ствар се дешава са раним старењем постељице, која може да почне дуго времена пре очекиваног датума појаве мрвица у светлу.
Очигледно, хипоксија се не развија у свим случајевима када постоји опасност да беба пожури да види своју мајку. Али отприлике у половини сличних случајева, хипоксија се и даље осећа.
- Патологија пупчане врпце и плаценте
Патолошки развој и структура, како плаценте, тако и пупчане врпце такође често доводе до развоја хипоксије. А што су ови поремећаји тежи и тежи, то је израженија хипоксија бебе. Такве повреде се по правилу откривају током ултразвука.
- Преостале аномалије трудноће и порођаја
Још увек постоје неке патологије курса, како трудноће тако и порођаја, што може довести до развоја хипоксије код бебе. Али сви они предвиђају готово немогуће чак и за најискуснијег лекара - гинеколога.
И на крају, остаје да се утврди које патологије од здравља будућег детета могу довести до развоја хипоксије. Слични изазовни фактори укључују:
- Фетална хемолитичка болест
До сличног термина, лекари означавају стање које се развија у фетусу ако је његова крвна група и крвна група њене мајке некомпатибилне.Хипоксија у сличним случајевима се развија у око 70%.
Интраутерина инфекција, малформације бебе.
Постоји неограничен број најразличитијих инфекција које могу заразити бебу, а затим служе као предуслов за развој феталне хипоксије. У овом случају, ако беба има ове или друге малформације, ризик од хипоксије фетуса се такође значајно повећава.
Који је ризик од феталне хипоксије?
Па, схватили смо шта би конкретно могло изазвати развој хипоксије у мрвицама. На реду је да сазнају шта је хипоксија за бебу. Да ли је ђаво тако страшан као што је насликан? Можда уопште нема разлога за бригу, а не због нечега што ће победити аларм?
Али, колико год да би то звучало неугодно, доктори кажу о супротном - недостатак кисеоника је врло деструктиван за сваки живи организам. И још више за најновији живот у настајању - за вашу бебу. Због хипоксије, сви основни системи бебе, без изузетка, пате, метаболички процеси су поремећени.
Степен и озбиљност ових повреда директно зависи од два разлога: степена хипоксије и трајања трудноће. У различитим фазама трудноће, мрвице тијела реагирају на хипоксију на различите начине. Ако се хипоксија почела развијати у раним фазама трудноће, то би неизбјежно довело до аномалија у развоју унутрашњих органа и система фетуса, што би довело до заостајања у развоју ембрија.
У каснијим фазама трудноће, хипоксија је препуна значајног одлагања раста фетуса, као и значајног оштећења централног нервног система. Понекад се ефекти сличне хипоксије осећају током живота особе. Па, адаптивне способности новорођенчета, које је патило у материци због недостатка кисеоника, такође су много горе. И као резултат тога, беба, која је дошла на свијет, још више се прилагођава околини која му је још увијек нова.
Као што је горе поменуто, скоро све зависи од самог степена хипоксије. У овом случају, ако то није много, дјечји организам се може носити с тим без икаквих посебних посљедица. Али, у случају да је хипоксија моћна, изгледи, нажалост, нису тако смијешни.
Беба веома брзо доживљава исхемију - подручја ткива која доживљавају озбиљан недостатак протока крви. Ако хипоксија у овој фази није елиминисана, најстварнија некроза ће се распасти - смрт ткива. Ви сте свјесни да без икаквих трагова таква кршења не могу проћи. Све зависи од специфичних органа и система у којима су се развиле сличне области некрозе. Патологије могу бити веома различите - од малих мултифункционалних поремећаја, који се лако могу решити до тешких психичких поремећаја.
Дијагноза феталне хипоксије
Ако се трудна мајка са одговарајућом пажњом односи на сопствено стање, она може да види прве алармантне симптоме. Прилично је лако гледати како се беба креће. Обично, на самом почетку развоја хипоксије, беба се понаша веома немирно - покрети се интензивирају и постају учесталији.
Ако мајка не постигне аларм, хипоксија ће наставити да напредује, а кретање мрвица ће постати знатно тромије и најрјеђе. Многе будуће мајке се плаше да оду код доктора, вјерујући да ће узалуд само бити узнемирен или, у ужасу, бити исмејан. Али немојте се плашити тога - у ствари, у свим случајевима, лекар ће вас само похвалити за такву будност и спровести сва неопходна истраживања. У најгорем случају? Боље је за претерано импресивну "трудницу" проћи него да заиста пропусти озбиљну опасност која угрожава здравље, а понекад и живот ваших мрвица. На крају крајева, хипоксија фетуса има веома нејасне симптоме.
Прва ствар коју ваш гинеколог мора да уради је да додели допплерометрију и кардиотокографију.Кардиотокографија (ЦТГ) овог дана је најбољи начин да се процени стање фетуса током трудноће. Посебан уређај процењује учесталост и снагу бебиних откуцаја срца, као и његову физичку активност. Слична студија се обично поставља у гестацијској доби од 28 седмица. И код порођаја је то један од најефикаснијих метода праћења стања и добробити бебе.
Још један љубљенији лекари, па, веома ефикасан начин истраживања је допплерометрија. Током ове студије, лекари имају прилику да процене исправност и брзину протока крви у крвним судовима плаценте и пупчане врпце. Овај метод вам омогућава да искључите вероватну патологију структуре ових крвних судова, као узрок хипоксије.
Како је интраутерина хипоксија
Ако је гладовање фетуса од кисеоника тек почело, будућа мумија може запазити немирно понашање и повећану моторичку активност фетуса. Штавише, ове манифестације ће бити интензивне, али неће бити никакве везе између физичког напора и активних покрета фетуса.
Нажалост, многе будуће мајке ретко траже квалификовану медицинску помоћ ако је фетус превише активан, али кисеоничко гладовање наставља да напредује - почиње друга фаза. Одликује се смањењем моторичке активности фетуса, смањењем учесталости и јачине удараца. Ако жена примијети да је кретање фетуса смањено на 3 пута на сат, онда је то већ разлог за одлазак код доктора.
Приликом испитивања труднице са сумњом на интраутеринску феталну хипоксију, лекар ће приметити повећање срчаног удара на 160 откуцаја у минути, пригушење звука срца и смањење срчане фреквенције на 100-120 откуцаја у минути.
Класификација феталне хипоксије
Стање које се разматра може се јавити у три различита облика, чија диференцијација зависи од брзине прогресије патолошког процеса:
- муња брзо
- акутно - обично се развија током порода и траје неколико минута или сати,
- субакутни - развија се непосредно пре испоруке (1-2 дана),
- хронична - карактеристична за токсикозу, инфекцију плода, продужену трудноћу, некомпатибилност крви мајке и фетуса.
Узроци интраутерине хипоксије
У принципу, било који патолошки процес који се дешава не само у телу нерођеног детета, већ и код жене, може довести до стања које се разматра. Лекари идентификују само неколико разлога који се најчешће идентификују приликом прегледа трудне жене.:
- Плацентна инсуфицијенција. Недовољно снабдевање фетуса кисеоником и хранљивим састојцима настаје због поремећаја циркулације у систему мајка / плацента / фетус.
- Руптура материце.
- Анемија, дијабетес, кардиоваскуларне болести мајке.
- Преурањено одвајање нормално лоциране постељице.
- Озбиљна касна токсикоза (гестоза).
- Слабост рада или његова дискоординација (аномалије рада).
- Преплитање пупчане врпце.
- Интраутерина инфекција фетуса.
- Дуготрајно стискање главе током порођаја.
- Урођене феталне малформације.
- Делимично или потпуно преклапање плаценте грла материце - плацента превиа.
- Интоксикација мајчиног тијела.
- Склони трудноћу
Цардиотоцограпхи
Омогућава да се региструју редукције у срцу будуће бебе, а специјалиста ће проценити активност покрета фетуса. Следећи знакови срца ће бити карактеристични за здрав фетус:
- број откуцаја срца креће се од 120-160 откуцаја у минути,
- учесталост контракција се повећава, као одговор на кретање фетуса или нагла промена положаја тела труднице,
- потпуни недостатак успоравања срчаног ритма.
Када кисик изгладњивање фетуса стручњак ће идентифицирати:
- значајан поремећај ритма откуцаја срца - биће или повећан или успорен,
- потпуно одсуство повећања броја откуцаја срца као одговор на покрет или контракцију је монотони ритам,
- резови ритма, који ће бити чести и дубоки.
Допплер ултразвук
 Ултразвучним прегледом, лекар може одредити стање циркулације крви у систему мајка / плацента / фетус у периоду од 20 недеља гестације. Ако се спроведу студије материчних артерија, онда ће бити могуће детектовати повреде утероплацентног протока крви у најранијој фази развоја, што ће спречити прогресију тешке феталне хипоксије.
Ултразвучним прегледом, лекар може одредити стање циркулације крви у систему мајка / плацента / фетус у периоду од 20 недеља гестације. Ако се спроведу студије материчних артерија, онда ће бити могуће детектовати повреде утероплацентног протока крви у најранијој фази развоја, што ће спречити прогресију тешке феталне хипоксије.
Као додатни резултат, лекари одређују структуру плаценте и ниво амнионске (амнионске) воде.
Бројање покрета фетуса
Одмах се вреди осврнути да је ова дијагностичка метода нетачна, па се користи само за труднице са ниским ризиком, тј. Трудница нема хроничне болести или нема развојних дефеката нерођеног детета. Овакав преглед открива хипоксију у раним фазама прогресије, која се одређује променом моторичке активности фетуса.
 Сличан тест можете обавити без посете лекару. Жена треба да лежи на својој страни у удобном положају и да се концентрише на кретање детета. Ако, 60 минута, трудница осјећа мање од 10 покрета, онда је потребно потражити квалифицирану медицинску помоћ.
Сличан тест можете обавити без посете лекару. Жена треба да лежи на својој страни у удобном положају и да се концентрише на кретање детета. Ако, 60 минута, трудница осјећа мање од 10 покрета, онда је потребно потражити квалифицирану медицинску помоћ.
Важно је:Овај тест се може обавити након 25 недеља гестације.
Алтернатива је тест Д. Пирсон "Број до десет". Примењује се од 28. недеље трудноће. Мијешање броји од 9 до 21 сат. Време 10. мешања мора бити забележено. Ако постоји мало кретања, обавестите свог лекара.
Могући ефекти феталне хипоксије
Зашто лекари инсистирају да жена, чак и са сумњивим претпоставкама о кршењу трудноће, тражи медицинску помоћ? Чињеница је да чак и блага интраутерина хипоксија фетуса може довести до развоја врло неугодних посљедица.
Ако се дијагностикује акутна фетална хипоксија, последица овог стања може бити:
- цријевна некроза,
- висок ризик од изненадне смрти дојенчади,
- инхалација меконијума и пнеумоније,
- преурањени рад,
- ризик од развоја церебралне парализе код детета,
- висок ризик од смрти фетуса,
- пораз нервног система фетуса, до коме.
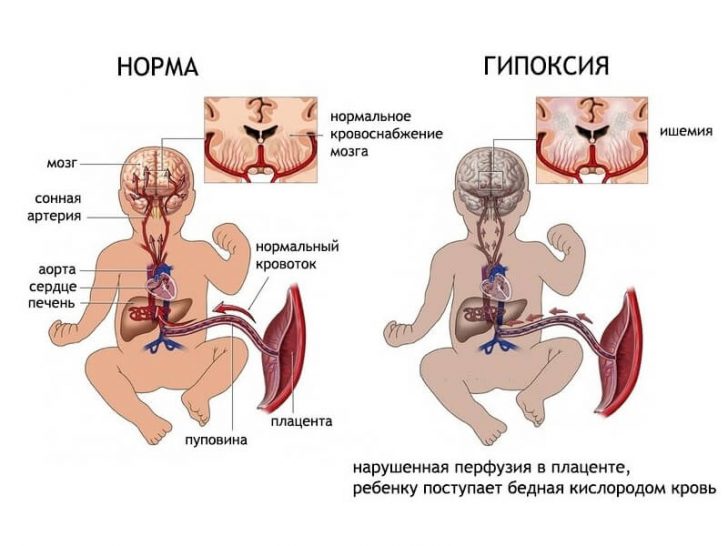
У присуству хроничне феталне хипоксије, последице могу бити следеће:
- По рођењу, беба ће имати малу висину и критично малу тежину,
- анемија новорођенчета,
- висока осетљивост на заразне болести,
- поремећај хиперактивности дефицита пажње код старије деце,
- недовољна регулација температуре тијела код новорођенчета.
Већина последица је повезана са хипоксијом у мозгу и преурањеним породима, јер како би спасили живот бебе, лекари спроводе хитну доставу много раније.
Напомена:Према статистикама, ако је дете са дијагнозом интраутерине хипоксије успешно преживело први месец након рођења, онда то патолошко стање нема последице.
Третман феталне хипоксије
Избор тактике лијечења за разматрано патолошко стање овиси о здравственом стању мајке, трајању трудноће, присутности попратних болести код будуће мајке. Пошто су узроци интраутерине хипоксије разноврсни, не постоји јединствени принцип његовог третмана - све се ради на строго индивидуалан начин. Ако здравствено стање и жене и фетуса то дозвољава, онда лекар може применити конзервативне методе лечења интраутерине хипоксије фетуса:
 Побољшање здравља труднице - на пример, лечење хроничних болести, елиминација анемије, стабилизација крвног притиска. Поред тога, могуће је побољшати здравље мајке избором индивидуалне исхране и живота, ослобађањем од лоших навика и увођењем лаке физичке активности.
Побољшање здравља труднице - на пример, лечење хроничних болести, елиминација анемије, стабилизација крвног притиска. Поред тога, могуће је побољшати здравље мајке избором индивидуалне исхране и живота, ослобађањем од лоших навика и увођењем лаке физичке активности.- Намена антикоагуланса. Ови лекови доприносе нормализацији вискозности крви. Примените овај третман само ако жена има срушени систем.
- Амниоинфусион. Ова метода се користи изузетно ријетко, оправдана је, на примјер, са озбиљним застојем раста фетуса и дијагностикованим ниским нивоима воде. Амниоинфузијом подразумева увођење специјалне препарације у амнионску течност, која омогућава развој плућа нерођеног детета, смањује ниво кисика, спречава улазак меконијума у тело бебе.
- Инфузија магнезије. Ова метода се користи само у случају дијагностициране хипертензије код трудница. Овакве интравенске ињекције спречавају развој еклампсије и значајно смањују ризик од кисиковог изгладњивања.
- Намена антиинфламаторних и антимикробних агенаса. Препоручује се да се такав третман спроведе само ако се дијагностицирају инфективни процеси.
Напомена:у медицини не постоји ниједан лек који је у стању да лечи плацентну инсуфицијенцију. Све наведене методе доприносе отклањању фактора који изазивају интраутеринску хипоксију. Ако се дијагностикује кршење плацентног протока крви, онда лекари прате само нерођено дете да би на време извршили хитну доставу. Што више фетус заостаје за нормом у развоју, раније је неопходно извршити хитну испоруку.
Фетална хипоксија је патолошко стање које може довести до озбиљних посљедица. Готово је немогуће направити било каква предвиђања о вјероватноћи државе која се разматра, тако да жене које су у фази планирања трудноће не би требале имати само потпуни преглед специјализираних специјалиста, већ и одустати од лоших навика.
Тсиганкова Иана Алекандровна, медицински коментатор, терапеут највише категорије квалификација
8,610 тотал виевс, 2 виевс тодаи
Зашто се јавља хипоксија?
Будући да је у материци, дете није у стању да дише сам. Органи и системи бебе се само развијају, њихове функције се успостављају. Лагане мрвице су незреле, а дишни путеви су пуни течности. Фетус добија неопходни кисеоник кроз постељицу. Управо то тијело осигурава опскрбу драгоцјеним плином у тијело мрвица. Ако кисеоник не добије довољно, онда они говоре о хипоксији.
Интраутерина хипоксија фетуса није додељена посебној болести, већ указује на стање недостатка кисеоника код бебе. Овај проблем може бити узрокован промјенама у плаценти, мајчином тијелу или беби, које имају негативне посљедице.
Узроци интраутерине хипоксије:
- Болести мајке. У неким ситуацијама, женино тело не дозвољава беби да обезбеди потребан кисеоник. Код анемије, болести срца и крвних судова, патологија бубрега и респираторног система повећава ризик од развијања кисиковог изгладњивања. Неповољно утиче на здравље токсемије мрвица код трудница, дијабетес, лоше навике мајке.
- Кршења у систему плаценте-фетуса. Патологија плаценте и пупчане врпце, поремећена циркулација крви у случају претње абортуса или пресађивања, абнормалности порођаја, неминовно ће утицати на здравље детета.
- Узроци повезани са фетусом. Када је беба заражена интраутерино, повећава се ризик од развоја хипоксичних стања. Нежељени фактори укључују и конгениталне аномалије, хемолитичку болест плода, вишеструку, уску повезаност пупчане врпце дјететовог врата, вишеструку трудноћу. Такође често доводи до изгладњивања кисеоника компликација фетуса које се јављају при порођају.
Појава и тежина симптома хипоксије у великој мери зависи од тока и времена појаве патолошког стања. Због тога, клиничари деле два облика хипоксије:
- Акутна фетална хипоксија. Ова повреда се развија брзо, обично током порођаја, током пролаза бебе кроз родни канал. На пример, у случају брзог или дуготрајног порођаја, ако петље пупчане врпце испадну или се глава задржи у женском родном каналу, долази до акутног кршења протока крви кроз пупчану артерију. Клинац не прима гас и доживљава озбиљно кисиково гладовање. Током трудноће, акутна хипоксија се често јавља на позадини абрупције плаценте и може довести до превременог порода или захтијева хитну операцију - царски рез.
- Хронична хипоксија фетуса. Гутање кисиком може се развијати постепено, беба већ дуго губи потребан гас. Узрок хроничне интраутерине хипоксије је најчешће патологија трудноће, недостатак правилног лијечења и хронична болест мајки. Често се ово стање развија код жена које игноришу консултације са женама.
Током ултразвучног прегледа труднице, лекар може приметити да фетус заостаје за својим "вршњацима" у физичким параметрима, изгледа млађе од гестацијске старости. Ако се хипоксија развије у другој половини трудноће, онда маса ових типова не одговара висини, јавља се хипотрофија. Новорођенчад су склонија развоју болести, аутономним поремећајима.
Симптоми феталне хипоксије
Први знак хипоксије је промена у моторичкој активности фетуса. Беба добија мало кисеоника, као одговор на ниску концентрацију гаса, моторни центри се побуђују у мозгу, дете се активно креће.
Жену треба упозорити повећано кретање бебе, које не пролази чак ни у мировању, у одсуству стреса. Током прегледа, лекар открива повећање срчане фреквенције у фетусу више од 160 откуцаја у минути.
Ако болест није идентификована у раним фазама, стање детета се погоршава. Постоји озбиљан недостатак кисеоника, што доводи до смањења активности бебе. Снаге мрвица су исцрпљене, а покрети су смањени. Током прегледа, лекар примећује смањење срчаног ритма фетуса.
Дијагноза хипоксије
Процена фетуса треба да буде свеобухватна, укључује неколико метода које се међусобно допуњују:
Студија се спроводи сваки пут када жена посети породилиште, од 18 до 20 недеља трудноће, када постане могуће осушити срце фетуса. Да би се то урадило, акушер-гинеколог користи стетоскоп - уређај који представља цев са наставцима у облику левка на оба краја. Лекар примењује широк део апарата на мајчин абдомен у подручју најбољег слушања срца фетуса.
Помоћу акушерског стетоскопа можете процијенити број откуцаја срца, ритам и звучност тонова. Манипулацијама се такође прибегава током порођаја да би се проценио одговор фетуса на контракцију - контракцију материце.
Због своје једноставности и ниске цене, метода је широко распрострањена и нема контраиндикација, али је тачност истраживања инфериорна у односу на инструменталну. Поред тога, бебино срце се не може чути током борбе, а грешка у израчунавању контракција срца достиже 10 до 15 откуцаја.
Метода се доказала у дијагностици феталних хипоксичних стања. Суштина студије је да региструје електронску активност срца будућег детета. Да би се то урадило, на голом стомаку трудне жене се монтира специјални сензор, који бележи фетални срчани удар и контракције материце. Подаци добијени током испитивања бележе се на листу папира у облику кривих.
Тада искусни стручњак тумачи резултате кардиотокографије. Модерни уређаји имају функцију аутоматског декодирања, што помаже доктору да направи тачну дијагнозу.
Процјене су подложне сљедећим параметрима ЦТГ:
- базални ритам - просечна брзина откуцаја срца, компонента је обично 110 - 160 откуцаја у минути,
- амплитуда - кршење правилности контракције срчаног мишића, нормално флуктуирајуће од 5 до 30 откуцаја / мин,
- успоравање - периоди смањења срчаних откуцаја фетуса, чије понављајуће епизоде могу указивати на озбиљно кисиково гладовање детета,
- убрзање - епизоде повећаних откуцаја срца, које се јављају код контракције материце или повећаног покрета фетуса, и не прелазе 3 у четвртини сата.
- Ултразвучни преглед.
Метод је апсолутно сигуран и информативан, па га треба спровести као скрининг за све жене. Обично се ултразвук изводи три пута: на 11–13 недеља, 20–21 и 30–34 недеље.
Поред тога, доктор може прописати ненајављено истраживање, ако постоје докази. Суштина методе састоји се у рефлексији ултразвучних таласа које шаље сензор из органа за тестирање. Ови сигнали се снимају и репродукују на монитору уређаја.
Уз помоћ ултразвука, лекар одређује здравље бебе, правилан развој органа, физичку активност бебе. Од великог значаја је процена стања плаценте, њене величине, локације, дебљине и степена сазревања.
Да би се одредила фетална хипоксија, ултразвук се допуњује доплером, чиме се бележи кретање крви у крвним судовима. Модерни апарати за ултразвук опремљени су доплер функцијом.
- Биофилм фетуса.
Вредновање биофизичког профила фетуса омогућава вам да свеобухватно процените здравље мрвица и идентификујете хипоксију. Ово се ради помоћу података о ултразвуку и резултата ЦТГ теста без стреса, процене фреквенције убрзања.
Током студије одређено је 6 параметара:
- респираторни покрети фетуса,
- физичка активност бебе,
- број убрзања
- волумен амнионске течности
- мишићни тонус фетуса,
- зрелост плаценте.
Сваки индикатор се процјењује од 0 до 2 бода, који се затим сумирају. Резултат од више од 8 бодова сматра се нормалним, а мање од 4 показује озбиљну хипоксију.
Последице феталне хипоксије
Како недостатак кисеоника утиче на здравље и ванутерински живот дјетета овиси о тежини хипоксије и трајању трудноће. Глађење кисеоником у првој трећини трудноће доводи до абнормалности у развоју. Могућа ретардација раста и физички развој, оштећење нервног система и смањена способност прилагођавања мрвица након рођења.
Под утицајем недостатка кисеоника, мењају се метаболички процеси у ембриону. Циркулација крви у мозгу је побољшана смањењем протока крви у плућима, цревима и бубрезима. Настала интестинална хипоксија доводи до релаксације сфинктера и уласка изворног фецеса у амнионску течност. Прљава, меконијумска вода може ући у респираторни тракт дјетета, што доводи до респираторне инсуфицијенције, упале плућа.
Мања хипоксија не изазива негативне последице у даљем развоју детета. Док је озбиљан недостатак кисеоника опаснији, то доводи до дубоког оштећења органа са развојем некрозе у њима.Због тога се ефекти хипоксије крећу од мањих функционалних поремећаја до дубоких соматских поремећаја.
Могуће последице акутне феталне хипоксије:
- претерм деливери
- оштећење нервног система детета, церебрална парализа,
- смрт фетуса,
- асфиксија, респираторни дистрес синдром, пнеумонија,
- бовел нецросис.
Последице хроничне интраутерине хипоксије:
- кашњење у развоју, мала тежина и висина при рођењу,
- анемија новорођенчета
- висока осетљивост на инфекције
- неспособност мрвица да одржавају нормалну температуру
- неуролошки поремећаји.
Превенција феталне хипоксије
Немогуће је потпуно елиминисати ризик од хипоксије, али трудница треба да зна које мере највјероватније помажу очувању здравља дјетета:
- Планирање трудноће. Породица мора донијети одлуку да одговорно добије дијете. Родитељи треба да се подвргну прегравидној припреми, свеобухватно прегледају, лече хроничне болести и инфекције. То ће спасити бебу од интраутерине инфекције и одржати карапуз здравим.
- Одбијање лоших навика. Доказано је да су деца мајки које пате од различитих врста зависности склоније хроничној хипоксији током трудноће. Мала дјеца спадају у ризичну групу за развој болести код новорођенчади, заостају у развоју. Чак и пасивно удисање дуванског дима доводи до спазма крвних судова постељице и развоја хипоксије у фетусу.
- Даили валкс. Са нормалном трудноћом, жена треба да буде умерена вежба сваког дана. Повољне шетње, које је боље узети у парку или на селу, повољно утичу на здравље мајке и детета.
- Правилна исхрана. Трудна жена треба да обрати пажњу на њихову свакодневну исхрану. Управо у том периоду јести здраву храну, која је богата свим есенцијалним хранљивим састојцима, веома је важна.
- Медицинска помоћ. Жена мора бити пријављена за трудноћу и подвргнута прегледу на вријеме. Савремене методе дијагностике су апсолутно безопасне за дете и помажу у идентификацији болести у раним фазама. Правовремено и адекватно лечење болести трудница помоћи ће да се избјегне развој хипоксије. На први знак промене стања фетуса, жена треба да затражи помоћ специјалисте.
Закључак
Трудноћа је предиван и сретан период у животу будуће мајке. У то време жена треба да обрати пажњу на своју добробит и води рачуна о здрављу бебе.
Сваке године жене све чешће чују дијагнозу интраутерине феталне хипоксије, јер су узроци патолошког стања различити и укључују и здравље труднице и услове околине.
Будућа мајка би требала бити свјесна потпуне одговорности за здравље дјетета. Жена треба да преиспита свој стил живота, да се одмори и да на време тражи специјализовану помоћ. Правилно управљање трудноћом и порођајем, адекватан третман соматских болести, значајно повећавају шансе да се избегне фетална хипоксија и њене последице.
Узроци феталне хипоксије
Може се рећи да свака трудница има потенцијалну опасност од феталне хипоксије. Међутим, он се не развија увек чак ни за оне који имају висок ризик од његовог појављивања. Предвиђање понашања тела труднице током дугих месеци је веома тешко, па специјалиста прво израчунава све ризике од компликација и покушава да их спречи. Закључци као што су „угрожена фетална хипоксија“, „опасност од феталне хипоксије“, који се често појављују у средњим дијагнозама, не би требало да плаше трудну жену, јер то само значи да је лекар идентификовао изазовни фактор и да ће покушати да га компензује.
Треба напоменути да је немогуће навести све могуће узроке хипоксије фетуса. Ово стање нема само много разлога, може се појавити и на позадини наизглед успјешне трудноће. Конвенционално, сви фактори који изазивају хипоксију могу се сврстати у оне које тело трудне жене поседује, које се остварују циркулацијским системом "фетус-плацента", као и на патологији самог фетуса.
Предуслови за нарушавање оксигенације феталних ткива настају чак и нормалном трудноћом:
- Трудноћа укључује повећано оптерећење кардиоваскуларног система мајке. Волумен циркулирајуће крви се повећава за 30%, јер би требао бити “довољан” за фетус, а како би га “пумпао”, срце повећава број контракција, односно почиње да ради на граници.
- Да би се спречила престанак трудноће, јајници (цорпус лутеум) и плацента синтетишу хормон прогестерон. Под његовим утицајем, венски зидови постају мање еластични.
- Растућа материца подиже дијафрагму, чиме се мења интраабдоминални притисак који утиче на проток крви.
- Како се материца повећава, она пригушује и деформише вене карлице, што отежава путовање крви кроз њих. У случају вишеструких трудноћа, овај фактор провоцира хипоксију у фетуса чешће од других.
Ове промене повећавају оптерећење срца и крвних судова трудница, али су физиолошки прихватљиве и не доводе до компликација. Међутим, ако трудница има кроничне кардиоваскуларне патологије (проширене вене, миокардитис, васкуларни и срчани дефекти), такво оптерећење може изазвати неуспјех адаптације.
Међу патолошким стањима, хипоксија често изазива недостатак гвожђа (анемију). Гвожђе је укључено у транспорт кисеоника до ткива, ако постане ниско - крв је засићена кисеоником није довољно.
Опасност од феталне хипоксије се повећава ако трудница има ендокрину патологију (дијабетес, дисфункцију штитњаче) или болести респираторног система (бронхијална астма).
Немогуће је преценити утицај стресних ситуација и тешке психо-емоционалне ситуације на ток трудноће. Јаке емоције провоцирају ослобађање “хормона стреса” - кортизола, спазују зидове свих крвних судова, укључујући и плаценталне. Поред хипоксије, стрес изазива абнормалне контракције материце, што је преплављено неблаговременим прекидом трудноће.
Још један негативан фактор који утиче на стање крвних судова у систему "фетус - мајка" је пушење. Уз учешће никотина, микротромбови се формирају у плацентним судовима, а крвоток мијења своје параметре у патолошке.
Најчешћи узрок смањења протока крви у постељици је инфекција. У корену инфективне упале могу бити вируси, гљивице, кокална флора. Под утицајем инфекције развија се едем у ткивима постељице, оштећују се зидови крвних судова и мења вискозност крви.
Инфекција може бити локализована не само у подручју плаценте. Понекад је у стању да превазиђе заштитну "баријеру" плаценте и продре у фетус. Инфекција фетуса навикнутог на стерилно станиште изазива озбиљне последице на интраутеринску смрт.
Понекад интраутерина хипоксија провоцира ненормалну локацију постељице када је везана за зид материце у подручју које мање снабдева крв. Чешће се то дешава у присуству развојних абнормалности материце.
Дакле, интраутерина хипоксија може пратити многа патолошка стања.
Симптоми и знакови хипоксије
У различитим временима гестације, хипоксија утиче на развој фетуса на различите начине. Ако се појави у раним фазама, може успорити формирање ембриона, ау последњем триместру његов утицај је усмерен на нервни систем фетуса, његов развој и механизме адаптације.
Симптоми хипоксије фетуса зависе од степена поремећаја у доводу крви у плаценту и, сходно томе, фетуса. За карактеризацију степена феталне хипоксије користе се два важна клиничка критеријума - интензитет феталног покрета и учесталост срчаних контракција.
• 1 степен хипоксије је окарактерисан као компензиран, односно елиминисан напорима мајчиног организма, када покрети фетуса и откуцаји срца постану само повремено, не доводе до компликација.
• Разред 2 је већ субкомпензиран када се повећа ризик од прекида адаптационих механизама.
• Интраутерина хипоксија степена 3 означава се као декомпензована, што значи да фетус не може нормално да постоји у условима озбиљног недостатка кисеоника.
Да би се одредио степен утицаја хипоксије на фетус, испитује се проток крви у плаценти и мери се фетална срчана фреквенција.
Понекад стручњаци феталну хипоксију класифицирају не по трајању изложености патолошком фактору, већ по тежини клиничких манифестација. Затим се користе термини "претећа хипоксија" или "започета хипоксија".
Опасност од хипоксије је индицирана ако нема очигледних знакова недостатка кисеоника, али постоје предуслови за његов изглед. Ова ситуација је изазвана патологијом мајке или промјенама у плаценти. Претила хипоксија може ићи у почетак, па чак и хронично, али често са добро развијеним механизмима адаптације остаје само у фази вероватноће.
Ако, на основу благостања, фетус почне да региструје прве знаке недостатка кисеоника, сматра се да је хипоксија почела.
Како одредити феталну хипоксију? Често забринути за прочитане информације и приче пријатеља који су трудни постављају ово питање специјалистима. Понекад, ако је ризик од развоја патолошке хипоксије низак, трудница се учи како одредити хипоксију фетуса по броју покрета. Техника није веома прецизна, јер се заснива на субјективним сензацијама. Труднице се охрабрују да заузму удобан положај (по могућности са стране) и слушају понашање бебе, бројећи број његових покрета. По правилу, током сата поремећаја, осјећају се најмање 10 пута, а ако их је мање, вриједи проћи додатно испитивање.
Акутна фетална хипоксија
Чешће се акутна фетална хипоксија дијагностикује приликом порођаја, рјеђе се утврђује за вријеме трудноће. Најнеповољнија је ситуација када се комбинују оба облика хипоксије, акутна и хронична.
Акутна хипоксија се појављује изненада, брзо се развија и може брзо уништити фетус. Ово стање је чешће у порођају, али се може појавити прије него што почну.
Узроци акутне хипоксије су често погрешна локација пупчане врпце, када је много пута чврсто омотана око детета. То се може десити при порођају и када се трудноћа само храни. Посуде фетуса су стегнуте, а кисеоник престаје да тече у фетус. Дуготрајна депривација кисеоника доводи до смрти феталних можданих ћелија, тако да ситуација захтијева хитно рјешење.
Такође, акутна фетална хипоксија се дијагностикује у случају присуства чворова на пупчаној врпци, абрупцији плаценте, руптури материце и другим озбиљним патологијама.
Комплицирани порођај може изазвати акутну хипоксију. Код порођаја се често назива гушење (гушење). Појављује се у позадини:
- случајеви пупчане врпце и / или стезање, када крв кроз пупчане жиле изненада престане да храни дете.
- Постављање постељице када је абнормално ниско и дјелимично спречава рађање фетуса.
- Абнормална радна активност, нарочито када је бебина глава дуго стајала у родном каналу због слабих покушаја.
Дијагноза хипоксије у акутном облику фетуса није тешка.
Клинички знаци акутне хипоксије:
- Брзи откуцај детета, наизменично са његовим успоравањем до потпуног срчаног застоја.
- Абнормална моторичка активност (пертурбација) фетуса: испрва почиње да се креће сувише интензивно, затим број пертурбација постаје минималан.
Хронична хипоксија фетуса
Хронична форма хипоксије је, наравно, озбиљно стање, али за разлику од акутног, најповољнија, како се постепено развија, може се рано открити, а благовременим правилним лијечењем добро се контролира. Неријетко се јављају тешки облици хроничне хипоксије.
Манифестације интраутерине хипоксије у великој мери зависе од процеса који се одвијају у плаценти, наиме у њеном крвотоку. Ако је плацентна циркулација смањена због болести мајке или фетуса, односно секундарне природе, појављују се први знаци ових болести (затајење бубрега, тешка анемија и др.).
Ако је интраутерина хипоксија изазвала повреду плацентног протока крви примарне природе, трудница дуже време можда неће осећати промене у стању плода и њене сопствене, респективно.
Клиничку ситуацију у хроничној хипоксији, за разлику од акутног кисиковог гладовања, карактерише постепено, дуготрајно повећање знакова недостатка кисеоника у фетусу који се развија.
Први симптоми су промјене у уобичајеном модусу моторичке активности фетуса и повећање ударца срца.
По правилу, већина трудница је осјетљиво ухватила прве знакове проблема у понашању фетуса. На првом месту - када његова физичка активност постане необична. Независно, кретање жена фетуса се осјећа након 5. мјесеца (у поновном рођењу - мало раније) трудноће. Број покрета фетуса и њихов интензитет по дану су неравномерно распоређени, тако да је само повећање моторне активности за дијагнозу од малог значаја. Дијагностику је важно не број перципираних покрета фетуса у једној “сесији”, већ измјена епизода с одређивањем јаза између њих.
Обично се воће интензивније креће у вечерњим сатима, као и ноћу, и даље се креће дуже од двије минуте (у једној епизоди) у интервалима од једног до два сата. Уобичајено, једна или две сметње унутар једног сата узимају се као норма. Само-дијагноза у овом случају може довести до погрешних закључака, тако да морате добити препоруке за правилан обрачун од специјалисте.
Једнако важан знак хипоксије је и учесталост контракција срца фетуса. Мјери се тијеком сваке планиране посјете трудној жени.
Дакле, ако трудница има промјену у уобичајеној моторичкој активности фетуса, а лијечник открије промјену броја откуцаја срца, потребна је детаљнија дијагноза феталне хипоксије.
Превенција феталне хипоксије
У току трудноће и ризик од појаве компликација, укључујући и здравље мајке, значајно утиче. Идеална ситуација се разматра када се жена која планира да затрудни, обрати специјалисту да процени њено стање и предвиди ток потенцијалне трудноће. То се, нажалост, ријетко догађа. И мада се жене обраћају лекару за такву сврху која је већ трудна, стручњак има времена да прегледа мајчин организам ако је излазак рани.
За све труднице које се региструју, израђују се индивидуални планови у којима се указују потенцијални ризици. У том периоду може доћи до закључка о могућности хипоксије.
Лијечење патологија трудница увијек треба проводити, без обзира на стање фетуса. Лечење инфективних и инфламаторних процеса сексуалне сфере, анемија. У случају гениталне патологије (шећерна болест, патологија штитне жлезде, кардиоваскуларне болести, итд.), У лијечењу су укључени и сусједни специјалисти.
Најефикаснија превенција феталне хипоксије је да редовно посећујете специјалисте и савесно примењујете дате препоруке.
Треба разумети да се хипоксија може спречити следећи једноставна правила:
- посетите специјалисте најраније (до 12 недеља) и прођите кроз све фазе испитивања,
- да се придржава препорученог распореда посета лекару, обично - једном месечно на почетку и два пута - у последња два триместра,
- придржавати се препоручене исхране и пуно одмора,
- избегавање стреса и инфекција,
- узимају све препоручене лијекове, укључујући витамине,
- пратити постојеће хроничне болести заједно са терапеутом.
Фетална хипоксија

Фетална хипоксија регистровано је у 10,5% случајева укупног броја трудноћа и порођаја. Фетална хипоксија се може развити у различитим периодима интраутериног развоја, које се одликују различитим степеном недостатка кисеоника и последицама по тело детета. Хипоксија фетуса, која се развила у раним фазама гестације, узрокује малформације и успоравање развоја ембриона. У касној трудноћи, хипоксија је праћена одлагањем феталног раста, оштећењем централног нервног система и смањењем адаптивног капацитета новорођенчета.
Класификација феталне хипоксије
Акутна и хронична фетална хипоксија се разликује према времену протока и брзини почетка.
Појава акутне хипоксије фетуса обично је повезана са аномалијама и компликацијама порођајног чина - брзом или дуготрајном порођају, компресијом или губитком пупчане врпце, продуженом компресијом главе у родном каналу. Понекад се током трудноће може развити акутна хипоксија фетуса: на примјер, у случају руптуре материце или прераног одвајања постељице. Код акутне хипоксије, дисфункције виталних органа фетуса брзо расту. Акутна хипоксија се карактерише повећањем срчаног ритма фетуса (више од 160 откуцаја у минути) или његовим смањењем (мање од 120 откуцаја у минути), аритмијом, глувоћом тонова, повећаном или ослабљеном моторичком активношћу, итд. Асфиксија се често развија код акутне хипоксије фетус.
Хронична хипоксија доводи до продуженог умереног недостатка кисеоника, под којим се развија фетус. У случају хроничног недостатка кисеоника јавља се интраутерина хипотрофија, у случају смањења компензацијских способности фетуса, исти поремећаји се развијају као у акутној варијанти курса. Фетална хипоксија се може развити током трудноће или порођаја, посебно се разматра хипоксија која се јавља код дјетета након порода због болести хијалиних мембрана, интраутерине упале плућа итд.
Узимајући у обзир компензаторно-адаптивне способности фетуса, хипоксија може стећи компензоване, суб-компензоване и декомпензоване облике. Будући да под неповољним условима фетус не доживљава само хипоксију, већ и читав комплекс комплексних метаболичких поремећаја, у свету се ово стање дефинира као “синдром дистреса”, који се дијели на пренаталну, развијену у радном и респираторном.
Манифестације феталне хипоксије
Озбиљност промена које се развијају у фетусу под утицајем хипоксије одређује се интензитетом и трајањем тестираног недостатка кисеоника. Почетне манифестације хипоксије доводе до повећања откуцаја срца у фетусу, затим до његовог успоравања и пригушеног звука срца. Меконијум се може појавити у амнионској течности. Када хипоксија благо повећава моторичку активност фетуса, са тешким - кретање се смањује и успорава.
Код тешке хипоксије код фетуса се развијају поремећаји циркулације крви: примећује се краткотрајна тахикардија и пораст крвног притиска, наизменично са брадикардијом и падом крвног притиска. Реолошки поремећаји се манифестују згушњавањем крви и ослобађањем плазме из васкуларног слоја, што је праћено интрацелуларним и ткивним едемом. Као резултат повећане крхкости и пропусности васкуларних зидова, јављају се крварења. Смањење васкуларног тонуса и успоравање циркулације доводи до органске исхемије.Током хипоксије у телу фетуса развија се ацидоза, мења се електролитска равнотежа, нарушава дисање ткива. Промене у виталним органима фетуса могу проузроковати његову интраутеринску смрт, асфиксију, интракранијалне породне повреде.
Компликације феталне хипоксије
Тешка хипоксија фетуса праћена је тешким поремећајима у организму новорођенчади. Са хипоксичним лезијама централног нервног система, перинаталном енцефалопатијом, едемом мозга, арефлексијом, могу се развити напади. Од стране респираторног система, пост-хипоксична пнеумопатија, плућна хипертензија, кардиоваскуларни поремећаји укључују срчане и васкуларне дефекте, исхемичну некрозу ендокарда итд.
Ефекат феталне хипоксије на бубреге може се испољити реналном инсуфицијенцијом, олигуријом и гастроинтестиналним трактом регургитацијом, повраћањем и ентероколитисом. Често се због тешке перинаталне хипоксије код новорођенчета развија ДИЦ синдром и секундарна имунодефицијенција. Асфиксија новорођенчади у 75-80% случајева развија се на позадини претходне феталне хипоксије.
""

 Побољшање здравља труднице - на пример, лечење хроничних болести, елиминација анемије, стабилизација крвног притиска. Поред тога, могуће је побољшати здравље мајке избором индивидуалне исхране и живота, ослобађањем од лоших навика и увођењем лаке физичке активности.
Побољшање здравља труднице - на пример, лечење хроничних болести, елиминација анемије, стабилизација крвног притиска. Поред тога, могуће је побољшати здравље мајке избором индивидуалне исхране и живота, ослобађањем од лоших навика и увођењем лаке физичке активности.

